
Вакцина (в народе – прививка) – это лекарственный препарат, который вводится человеку для того, чтобы у него выработался иммунитет к конкретному заболеванию.
Вакцинацией называют процесс введения вакцины или анатоксина.
|
Скачайте Национальный календарь прививок в формате PDF (А4)
|
Создание специфического иммунитета – процесс небыстрый. В среднем он занимает около 2-3 недель. Именно столько нужно, что бы прививка начала работать. Однако, при встрече с «дикой» инфекцией столько времени организму уже не потребуется. Иммунитет начинает работать сразу. Болезнь не развивается вовсе, либо протекает легко. Иногда привитый человек даже не ощущает, что его организм встретился с инфекцией.
Все вакцины делятся на пять больших групп:
- Живые вакцины – это прививки, в состав которых входит живой микроб (или вирус). Но в современном мире никто не вводит микроб от больного к здоровому, как это делали изобретатели вакцины от оспы. Микроорганизмы прививки проходят процесс аттенуации (ослабления). Обычно, с помощью многократного деления вне живого организма. Это ослабляет их настолько, чтобы прививка смогла сформировать иммунитет, но не вызвать заболевание.
Плюсы живых вакцин в том, что они формируют крепкий пожизненный иммунитет к болезни. Они просты в применении и эффективны уже с первой дозы. Минус в том, что у детей с патологией иммунной системы такие прививки могут вызвать заболевания. А дети, привитые такими прививками, могут быть источником инфекции и стать опасными для непривитых детей. Кроме того, не для каждой инфекции можно разработать живую вакцину. В национальном календаре прививок примером таких вакцин будут прививки от: БЦЖ, полиомиелита, кори, краснухи, эпидемического паротита.
- Инактивированные вакцины – это прививки, в которых микроорганизм убивают, с помощью химических, термических или радиационных агентов. В таком виде он уже не сможет вызвать заболевание. Но при этом вызывает более слабый иммунитет. В национальном календаре к таким прививкам относятся вакцины от гриппа и от коклюша.
- Субъединичные вакцины. Прививки, созданные из фрагментов бактерий и вирусов. Ученые научились выделять определенные фрагменты патогенов. При введении их в организм человека болезнь не развивается, а иммунитет вырабатывается. Минус такой вакцины в том, что организм не всегда реагирует на такие микродозы патогена. И иммунитет может не вырабатываться. Для стимуляции иммунитета врачи решили вводить дополнительные дозы. Именно поэтому, в национальном календаре есть несколько одинаковых прививок. Например, для стойкого иммунитета от гепатита В нужно ввести вакцину трехкратно.
Кроме того, в такие прививки дополнительно вводят агенты, усиливающие иммунный ответ. Такие вещества называются адъювантами. К ним относят: фосфат или гидроксид алюминия, агар, глицерол, или белковые молекулы. Принцип их работы в том, что они удерживают основное действующее вещество вакцины на своей поверхности, что способствует более быстрому и эффективному иммунному ответу на прививку. Часто наличие этих химических веществ в составе прививки пугает родителей. Заставляет их задуматься о том, делать ли прививку детям. На самом деле все эти вещества эффективны и безопасны. Прежде чем попасть в препарат, они многократно тестируются. К такому типу вакцин относится прививка от гепатита Б, или вируса папилломы человека.
- Анатоксины. Некоторые группы микроорганизмов способны выделять токсины. Это вещества вызывающие симптомы заболевания в нашем организме. При производстве этого типа вакцин патогенные бактерии размножают на питательной среде, при этом выделяется большое количество токсина. Препарат очищается от среды и бактериальных клеток. Затем, с помощью химических и/или физических воздействий токсин инактивируется - превращается в анатоксин. Заболевание такой препарат вызвать уже не может, но при этом наш организм по-прежнему на него реагирует, вырабатывая иммунитет.
- ДНК-вакцины – новое и перспективное направление в науке. Ученые научились изменять ДНК иммунных клеток человека так, что бы они смогли бороться с инфекцией, не вызывая заболевания. Такие прививки сейчас находятся только в стадии разработки. Не входят в национальный календарь. А человечество стоит перед выбором – применять их или нет, т.к. столкнулось с рядом этических проблем.
Что еще входит в состав вакцины?
Кроме основного компонента вакцины и адъюванта, в состав препарата может входить:
- следовое количество антибиотика. Обычно антибиотик выбирают не реактогенный и стараются полностью удалить его до того, как расфасуют готовое лекарство;
- консервант. К ним относят тиомерсал (в современных вакцинах практически не встречается), фенол, феноксетинол и др. Эти вещества добавляются, чтобы обезопасить прививку от заражения бактериями или грибками. Все консерванты добавляются в вакцины в микродозах, предварительно тестируются и не вызывают никакой реакции организма. Кроме того, они присутствуют во многих лекарствах и продуктах питания.
- разбавитель. Обычно это физиологический раствор (0,9% хлорид натрия), или дистиллированная вода.
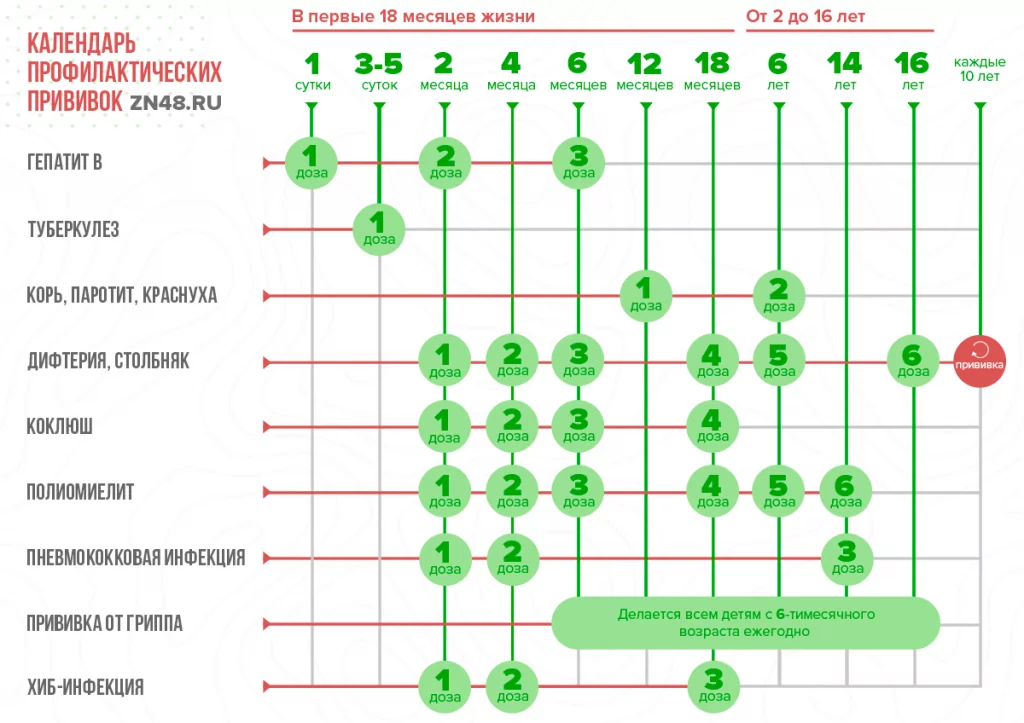
Какие прививки делают детям в России? Национальный календарь прививок
В национальный календарь входят прививки от самых распространенных и тяжелых детских заболеваний. Каждый ребенок в нашей стране может получить такую прививку бесплатно по полису обязательного медицинского страхования.
- Прививка от гепатита В. Согласно календарю прививку от гепатита В делают в первые 24 часа жизни, в 1 месяц и в 6 месяцев (схема 0-1-6 месяцев). Детей из группы риска прививают по схеме 0-1-2-12 мес. К группе риска относятся дети, рожденные от матерей:
- - болеющих ВГВ;
- - рожденные от носителей HbsAg;
- - переболевших ВГВ в третьем триместре беременности;
- - не обследованных на ВГВ;
- - наркозависимых;
- - в семьях, где есть больные или носители ВГВ и HbsAg.
Вакцина от гепатита В относится к субъединичным. В нее добавлен адъювант в виде гидроокиси алюминия. В некоторые добавлен консервант – тиомерсал.
- Прививка от туберкулеза. Первую вакцинацию делают в роддоме на 3-7 день жизни. Ревакцинация делается в 6-7 лет, если до этого времени организм ребенка не успел проконтактировать с микобактерией туберкулеза.
Практически во всех регионах России прививку делают вакциной БЦЖ-М (ослабленной). Только в некоторых регионах, где заболеваемость туберкулезом высока – вакциной БЦЖ.
Эта прививка относится к живым вакцинам. Сделана из штаммов живой бычьей туберкулезной палочки, утратившей вирулентность (способность инфекционного агента вызывать заболевание).
- Прививка от пневмококковой инфекции. Первую прививку делают в 2 месяца, вторую в 4,5. Ревакцинация проводится в 15 месяцев. Вакцина относится к субъединичным. Для выработки иммунитета используют полисахарид – это компонент стенки микобактерии. Или их комплекс (в конъюгированной вакцине). В полисахаридную вакцину добавляют консервант – полисорбат 80 и адъювант – фосфат алюминия.
- Прививка от дифтерии, коклюша и столбняка (АКДС). Делается в 3месяца, в 4,5 месяцев и в 5. Ревакцинация в 1,5 года. Затем в 6-7 лет и в 14 лет делают ревакцинацию прививкой без коклюшного компонента – АДС-м.
На сегодняшний день существует множество разновидностей АКДС. Кроме того, иногда эти три компонента включают в состав поливалентных вакцин с 5 или 6 компонентами. В классическом варианте коклюшный компонент в прививке относится к инактивированной вакцине, а дифтерийный и столбнячный вводится в виде анатоксина.
- Прививка от полиомиелита. Делается в 3 – 4,5 – 6 месяцев. Ревакцинация в 18 – 20 месяцев и в 14 лет. Пневмококковая вакцина часто объединяется с АКДС в одну из-за совпадения календаря.
В России применяют два типа вакцин от полиомиелита – инактивированная и ослабленная живая. Первые две прививки должны быть обязательно сделаны инактивированной вакциной.
- Прививка от кори, краснухи и эпидемического паротита. Вакцину вводят в 12 месяцев и в 6 лет. Все три компонента могут быть в одном препарате – вакцина MMR. Либо в двух отдельных, которые делают одновременно – против краснухи и паротитно-коревую вакцину. Все три вакцины относятся к живым.
- Прививка от гриппа. Делается всем детям с 6-тимесячного возраста ежегодно перед эпидсезоном. Существует несколько вакцин от гриппа. Они могут быть живыми, инактивированными или субъединичными.
- Детям из групп риска предусмотрено введение вакцины от Хиб-инфекции. Делается в 3 - 4,5 – 6 – 18 месяцев. Вакцина относится к субъединичной (полисахаридной) и, обычно, комбинируется с АКДС.
К группам риска относятся дети:
- - с иммунодефицитами и анатомическими дефектами;
- - с онкологическими заболеваниями;
- - ВИЧ-инфицированные и рожденные от ВИЧ-инфицированных матерей;
- - находящиеся в закрытых дошкольных детских учреждениях.

Похожие статьи
Беспокойный сон детей от 0 до 3 месяцев — частый повод для волнения родителей. Едва задремав, малыш просыпается, пронзительно кричит, поджимает ножки к животику. Почему так происходит? В каких ситуациях родителям стоит бить тревогу? Рассмотрим эти вопросы подробнее.










Комментарии