
Атопический дерматит (АД) — это хроническое рецидивирующее заболевание воспалительного характера, связанное с иммунной системой организма. Более подвержены дети, в анамнезе у которых есть аллергия или генетическая предрасположенность к аллергическим реакциям.
Первым, кто описал атопический дерматит, был Е. Бенье. В 1882 году он свёл воедино все знания об атопической болезни, которая получила название Пруриго Бенье. А вот в международную классификацию болезней АД попал только в 1970-х годах. Код для атопического дерматита в МКБ — L20.
Выделяют следующие причины развития АД:
- Постоянное присутствие аллергена: бытовая химия, пищевые продукты, средства ухода и другие раздражители могут провоцировать возникновение дерматита и периодические рецидивы.
- Сухость кожи: особенности строения кожного покрова у детей или наличие сопутствующей патологии могут вызывать пересушивание с последующим усилением клиники АД.
- Стресс: чрезмерные нагрузки на психику вызывают ответную реакцию на коже ребёнка.
- Стафилококк, герпес и грибок: данные проблемы провоцируют возникновение дерматита и его рецидивы.
- Нарушения режима питания: слишком раннее введение прикорма или добавление в рацион аллергенных продуктов (цитрусовые, орехи, шоколад, продукты пчеловодства).
- Тяжёлое течение беременности: гипоксия плода на любом сроке может привести к развитию патологии.
- Гормональные перестройки в организме: в пубертатном периоде на фоне всплесков гормонов кожа ребёнка может реагировать развитием АД.
- Частые ОРВИ в дошкольном и младшем школьном возрасте: иммунная система ребёнка становится лабильной и гиперчувствительной, что является фактором риска развития атопического дерматита.
- Пассивное курение: смолы, канцерогены и другие вредные продукты оседают на одежде и волосах курильщика. Они провоцируют возникновение болезни и усугубление состояния ребёнка при контактах с курящим.
При возникновении одного из факторов или их комбинации иммунная система даёт сбой:
- Th-2 клетки, которые отвечают за воспаление и активируются по необходимости, переходят в постоянное рабочее состояние.
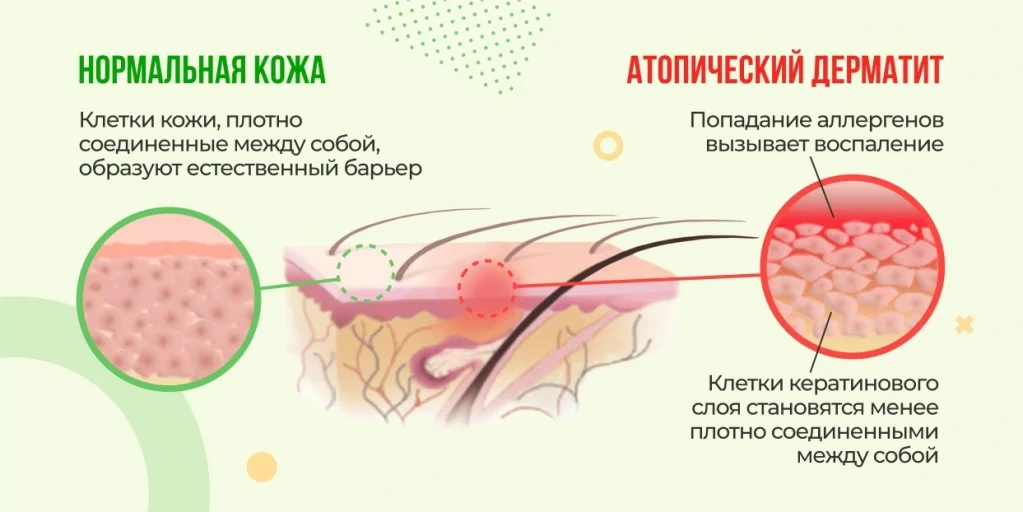
- Процесс кератинизации кожного покрова нарушается. Это приводит к снижению механического барьера кожи, что способствует усилению негативного влияния внешней среды.
- Тканевые базофилы воспринимают происходящее как истинное воспаление. Они высвобождают большое количество гистамина и противовоспалительных веществ, что усиливает клинику АД.
Классификации детского атопического дерматита
С точки зрения возраста у детей выделяют 3 формы:
1. Младенческая. Длится с рождения до 2-х лет.
Отличается стремительным острым течением. Обычно страдает лицо, волосистая часть головы, ноги, руки, иногда ягодицы. Эти участки кожи покрываются везикулами (пузырьками). Они прорываются с образованием мокнущей поверхности, которая со временем высыхает с образованием корочки. Поражённые области зудят, чем причиняют сильное беспокойство малышу. Ребёнок может расчёсывать эти места, усугубляя состояние. На фоне нестерпимого зуда может нарушаться режим сна.
2. Детская. Продолжается с 2-х до 12-ти лет.
Пересушенная кожа шелушится, трескается и зудит. В этом возрасте чаще всего поражаются сгибы конечностей, ладони, шея, паховые и ягодичные складки, веки. Особенно ощутимое беспокойство болезнь причиняет по ночам, что, как и в младенческой форме, может провоцировать нарушение ночного сна.
3. Подростковая. Диагностируется с 12-ти до 18-ти лет
Область поражения локализуется на локтях, коленях, кистях рук и стопах, вокруг глаз и рта. Усиливается клиника в пересушенном воздухе, особенно в период холодов и в начале отопительного сезона. В подростковом возрасте большее неудобство причиняет не зуд, а косметический дефект кожи. Поэтому дети бывают раздражительными, замкнутыми.
По степени распространённости поражения кожных покровов выделяют 3 степени развития АД:
- Диффузная (когда поражена практически вся кожа ребёнка)
- Диссеминированная (поражено 5-15% кожного покрова)
- Ограниченная (площадь поражения до 5%)
По тяжести течения болезни выделяют следующие формы:
- Лёгкая: обострения редкие, продолжительность рецидивов не превышает 1 месяц, локализация кожных проявлений ограниченная, хорошо поддаётся терапии.
- Среднетяжёлая: проявления на коже носят распространённый характер, рецидивы случаются 3-4 раза в год, при этом длительность ремиссии не превышает 1,5 месяцев, терапии поддаётся с трудом.
- Тяжёлая: характер кожных проявлений диффузный и распространённый, рецидивы частые (от 5 раз в год и более), ремиссии продолжаются до 1,5 месяцев, лечение помогает слабо и на короткий срок, на фоне симптомов часто наблюдаются нарушения ночного сна.
По клиническим проявлениям различают следующие разновидности АД:
- Экссудативная/экземоподобная форма. Для неё характерна разлитая эритема, отёк, образование бляшек. Может встречаться в любой возрастной группе.
- Пруригоподобная форма. Чаще встречается у подростков. Отличается большим количеством пруригинозных папул и гемморагических корок, локализованных на разгибателях конечностей.
- Лихеноидная форма. Отличительные особенности — сухость и пигментация кожных покровов, лихенификация и сильный зуд. Встречается чаще в детском и подростковом возрасте.
Как отличить острую стадию от ремиссии
В остром периоде все высыпания имеют яркий красный цвет, могут быть отёчными и особенно сильно зудят. На данном этапе ребёнок может расчёсывать участки до появления ран, к которым часто может присоединяться инфекция. Поэтому крайне важно своевременная диагностика и лечение.
В стадии ремиссии кожа бледнеет, сильно высыхает, местами темнеет и шелушится. Зуд сохраняется, но перестаёт быть нестерпимым. Новые элементы появляются чаще всего из-за неправильного фасона или материала одежды.
Диагностика детского атопического дерматита
Так как заболевание имеет весьма специфический характер, основными критериями для постановки диагноза являются клиническая картина и анамнез. На приёме врач проводит детальный осмотр, оценивает состояние кожных покровов и собирает подробнейшую историю жизни, включая внутриутробный период развития. В том числе доктор оценивает текущие условия проживания ребёнка и генетическую предрасположенность. Также назначаются аллергологические пробы, общий анализ крови. Для постановки диагноза нередко приглашают в команду аллерголога, дерматолога и иммунолога.
Период постановки диагноза может длиться до двух недель. Это связано с тем, что нередко под атопический дерматит маскируется аллергия. В данном случае назначается жёсткая диета. Если симптоматика уменьшается, кожные проявления ослабевают и общее состояние улучшается, дерматит переводят в ряд сопутствующей патологии и акцент делают на аллергии. Нередко АД протекает в связке с другой патологией, например, с бронхиальной астмой. В таких случаях облегчение состояния больного вызывает исключительно комплексная терапия.
Критерии постановки диагноза
Только наличие следующих проявлений частично или в полном объёме говорит о наличии у ребёнка АД:
- Основные критерии: кожный зуд, отягощённая наследственность, типичность формы и локализации высыпаний, ранняя манифестация первых симптомов.
- Дополнительные критерии: усиление рисунка ладоней, сухость кожных покровов, потемнение кожи вокруг глаз, экзема сосков, коническое выпячивание в центре роговицы (кератоконус), рецидивирующий коньюктивит.
Чем лечить и как помочь ребёнку с АД
Всё внимание стоит направить на облегчение состояния ребёнка и поддержание его комфортной жизни.
Лечение назначается врачом в соответствии с Приказом Минздрава России.
В качестве терапии применяются средства:
- для местного лечения: кортикостероидные мази, аппликации с кератопластиками. При присоединении инфекции добавляют местные антибиотики и противогрибковые средства.
- медикаментозная составляющая: иммунотропные, седативные и антигистаминные препараты. В тяжёлых случаях включают в список средств глюкокортикоиды и иммуносупрессоры. В последние годы фармацевтические компании вывели на рынок ряд биологических препаратов.
- диета: для каждого ребёнка подбирается индивидуально с учётом возраста и аллергологической составляющей анамнеза.
К дополнительным способам борьбы с АД относят фототерапию. С этим методом нужно быть крайне осторожными, так как длительное его использование может спровоцировать раннее старение кожи, а также развитие онкологии.
Также в лечении АД применяют гипербарическую оксигенацию, климатотерапию, рефлексотерапию, работу с детским психологом. Известны случаи, когда переезд в другую климатическую зону избавлял ребёнка от всяких проявлений АД.
Из средств ухода за кожей рекомендуются эмоленты.
Для лечения атопического дерматита очень важно придерживаться графика диспансеризации. Даже если на текущий момент проявления болезни минимальны, отменять поход к врачу не нужно. Доктор фиксирует динамику течения заболевания, действенные терапевтические методы и временные характеристики. Это поможет в будущем в случае рецидива выбрать самые рабочие методы лечения.
Профилактика атопического дерматита у детей
Как ни странно, начинать необходимо с момента планирования беременности. Необходимо обеспечить безопасные с точки зрения здоровья условия проживания для матери и ребёнка. Важно следить, чтобы в период беременности женщина правильно питалась, не испытывала чрезмерных нагрузок и стрессов, соблюдала соответствующий положению режим труда и отдыха.
После рождения малыша нужно обеспечить ему оптимальные условия для роста и развития:
- 1. При грудном вскармливании необходимо исключить из рациона мамы сильные аллергены в больших количествах. Это не говорит о том, что в период ГВ женщина должна сидеть на строгой диете. Просто нужно строго соблюдать меру при употреблении потенциально аллергичных продуктов. Другими словами, один апельсин допустимо, а килограмм — вредно.
- 2. Требуется следить за режимом температуры и влажности и в доме. Оптимальные значения: 60 % влажности и 21 градус тепла. Обязательны частые проветривания помещений, особенно в отопительный период, когда воздух сильно иссушен.
- 3. Чистота — залог здоровья. Влажная уборка, чистая одежда и игрушки помогут сохранить здоровье крохи. Если в доме есть животные, особое внимание стоит уделить уходу за ними.
- 4. Своевременное введение прикорма и исключение продуктов-аллергенов в раннем возрасте также способствуют сохранению здоровья и поддержанию ремиссии у болеющих детей.
- 5. Тщательный подбор одежды и средств ухода за ребенком, чтобы избежать провоцирующих обострение факторов.
- 6. Поддержание водного баланса кожи. Купания не должны быть длительными, тело ребёнка нужно промакивать, а не растирать после купания. После ванны и душа необходимо наносить увлажняющие средства.
- 7. Системная диспансеризация: дети с атопическим дерматитом должны постоянно находиться под контролем педиатра.
Атопический дерматит — заболевание крайне неприятное. Но при грамотном симптоматическом лечении и соблюдении мер профилактики оно не мешает детям жить насыщенной полноценной жизнью.






Комментарии