Практически у каждого из нас хотя бы раз в жизни болел живот. Это могли быть как внезапные схваткообразные боли, так и постоянные приступы во время еды и после. Если эти боли беспокоят регулярно и сопровождаются тяжестью в животе, тошнотой, рвотой или отрыжкой, то, вероятно, у вас гастрит. Что же это за болезнь, как понять, что у вас гастрит, что такое «хеликобактер пилори» и как он передается от человека к человеку? Об этом наша статья.

Для чего человеку желудок?
Желудок - орган пищеварения, состоящий полностью из мышц. Это такой «химический завод», вырабатывающий соляную кислоту, которая переваривает съеденную нами пищу.
Кроме этого желудок выполняет следующие функции:
- расщепляет и переваривает белки;
- оказывает бактерицидное действие;
- участвует в обмене веществ;
- вырабатывает вещества, влияющие на кроветворение.
Почему же желудок не переваривает сам себя?
В желудке содержится желудочный сок, который состоит из соляной кислоты и ферментов, необходимых для переваривания пищи. При этом сам желудочный сок в норме не вызывает повреждения желудка, так как закрыт слоем слизи. Агрессивному воздействию желудочного сока подвергаются только те участки желудка, где этот слизистый слой разрушен.
Как развивается гастрит
Слизистая оболочка противостоит агрессивной кислотной среде и разрушается при воздействии алкоголя, лекарственных препаратов и приёме острой пищи. Когда слизистая оболочка воспаляется под воздействием различных факторов, возникает гастрит.
В переводе с латыни «гастрит» - воспалительные изменения слизистой оболочки желудка.
Чаще всего под влиянием внешних факторов, генетики, агрессивной кислотной среды воспаление прогрессирует. При этом образовываются эрозии - маленькие поверхностные раны. На слизистой могут сформироваться и более глубокие дефекты, которые поражают даже мышечные слои.
Основные 3 причины, вызывающие гастрит:
- Бактерии под названием «хеликобактер пилори» (Helicobacter pylori).
- Неправильное питание и переедание.
- Аутоиммунный гастрит. Редкое заболевание, при котором организм вырабатывает антитела, уничтожающие собственные клетки желудка. Сопровождается пониженной кислотностью.
Существует два основных вида гастрита - острый и хронический.
Острый гастрит возникает впервые и развивается по ряду причин:
- прием несвежей пищи;
- переедание;
- употребление острой, жирной, жареной, копченой еды и тяжело перевариваемых пищевых продуктов;
- длительный прием лекарственных препаратов;
- злоупотребление крепким алкоголем;
- воздействие на слизистую патологических факторов;
- острые и хронические инфекционные заболевания;
- депрессия, стресс и нервные расстройства;
- нарушение обмена веществ.
Какими симптомами проявляется острый гастрит?
Симптомы этого заболевания связаны с перевариванием пищи.
В первую очередь это диспепсия - распирающая боль, жжение, раннее насыщение, чувство тяжести и вздутия в области желудка, возникающее после еды через 20-30-40 минут. Симптомы проявляются также либо на голодный желудок, либо до еды.
Если гастрит сопровождается воспалением двенадцатиперстной кишки, то неприятные ощущения после еды могут возникать через полтора - два часа после приема пищи. Либо их может не быть вовсе, а вместо болей будет урчание в животе или чувство тошноты.
Следующим симптомом острого гастрита является снижение аппетита, связанное со снижением мышечного тонуса и секреторной функции желудка.
Сопутствующими признаками острого гастрита являются:
- заброс содержимого желудка в пищевод и далее в ротовую полость, который сопровождается отрыжкой воздухом или непереваренной пищей;
- жидкий стул, понос, повышенное газообразование в кишечнике;
- изжога;
- тошнота, переходящая в рвоту.
Как отличить проявления острого воспаления слизистой от других воспалительных заболеваний желудочно-кишечного тракта?
Выявить гастрит на основе перечисленных признаков нельзя. Данные симптомы также свидетельствуют о таких воспалительных заболеваниях желудочно-кишечного тракта, как язвенная болезнь, панкреатит, гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
У гастрита и язвы похожие признаки, но есть и ряд отличий. Язва может сопровождаться кровотечением и рвотой с кровью. Боль при язве обостряется ночью при пустом желудке, а болевые ощущения при гастрите проявляются обычно после еды.
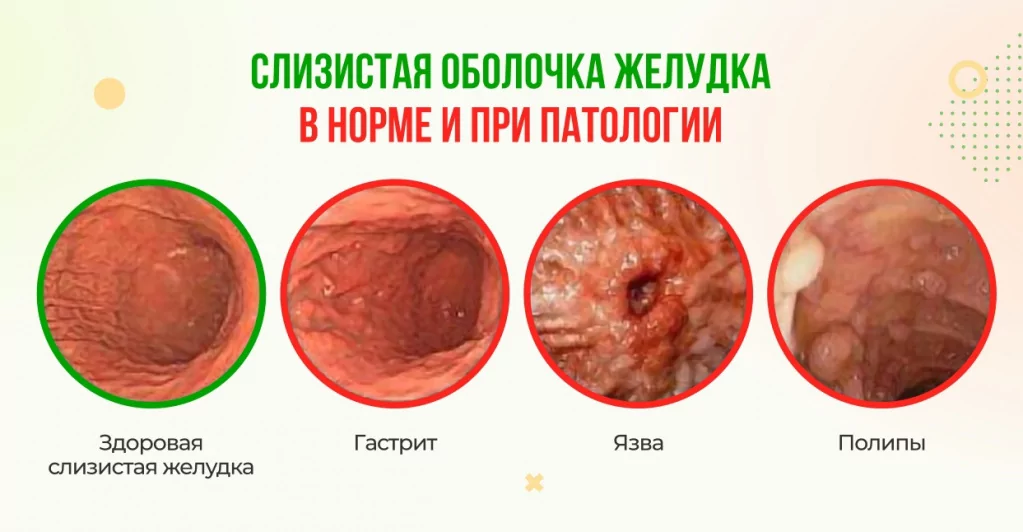
При панкреатите основным симптомом является боль. При воспалении поджелудочной железы боли имеют опоясывающий характер или отдают в область спины.
В любом случае, при проявлении характерных признаков язвы или гастрита пациенту необходимо обратиться за консультацией к специалисту. Воспалительные заболевания наносят серьезные повреждения слизистой ткани желудка, могут быстро развиваться и приводят к очень тяжелым последствиям.
Хронический гастрит
Хронический гастрит, вызванный бактериями Helicobacter pylori, считается инфекционным заболеванием слизистой оболочки желудка. Бактерии активно заселяют слизистую и устойчивы к действию соляной кислоты. Helicobacter pylori расщепляют слизь в желудке, обнажая стенки органа. В результате желудочный сок начинает соприкасаться с отдельными участками стенок желудка, приводя к возникновению воспаления. Все это может сопровождаться развитием эрозий язв и атрофических процессов в желудке. В дальнейшем при неблагоприятном исходе может привести к онкологии.
При нормальной или повышенной кислотности желудочного сока хеликобактер заселяет нижний отдел желудка и формирует так называемый антральный гастрит. Если кислотность желудочного сока снижена, бактерии распространяются на тело желудка и процессы атрофии слизистой ускоряются.
Атрофии — это истончение слизистой оболочки при хроническом гастрите. При этом уменьшается количество активных клеток, производящих желудочный сок. Helicobacter pylori передается от человека к человеку при пользовании общей посудой, столовыми приборами, зубной щеткой, а также при поцелуях.
Хронический гастрит, вызванный Helicobacter pylori, может длительное время протекать без каких-либо симптомов. Около 80 процентов населения могут быть носителями инфекции без проявлений. Только под воздействием неблагоприятных факторов бактерии начинают активно размножаться и у человека возникают сильные боли в области желудка. Пациентов беспокоят тяжесть, тошнота, дискомфорт или боли в верхних отделах живота. Также возможно появление неприятного запаха изо рта.
Хронический гастрит обостряется после неоднократно перенесенного острого воспаления желудка. Обычно это самостоятельное заболевание, вызванное длительным воздействием раздражающих факторов, таких же как при остром гастрите. Это переедание, злоупотребление грубой, острой, жирной, копченой, жареной пищи, еда всухомятку, большой перерыв между приемами пищи, длительное голодание, обильная еда перед сном, систематический прием крепких алкогольных напитков, курение.
Диагностика гастрита
Чтобы подтвердить наличие инфекции в желудке, необходимо пройти тщательное обследование, которое включает в себя лабораторные и инструментальные методы.
В качестве первичной диагностики инфекции Helicobacter pylori применяют дыхательный тест с мочевиной, меченной изотопом углерода и определение антигена Helicobacter pylori в кале.
Если пациент на момент исследования принимает препараты для лечения гастрита, то для достоверных результатов медикаменты необходимо отменить за 2 недели до выполнения диагностических тестов.
Следующий этап диагностики — это проведение эзофагогастродуоденоскопии или ЭФГДС. Это метод диагностики, при котором осматривают слизистую оболочку пищевода, желудка и двенадцатиперстной кишки при помощи специального гибкого эндоскопа, который оснащен видеокамерой.
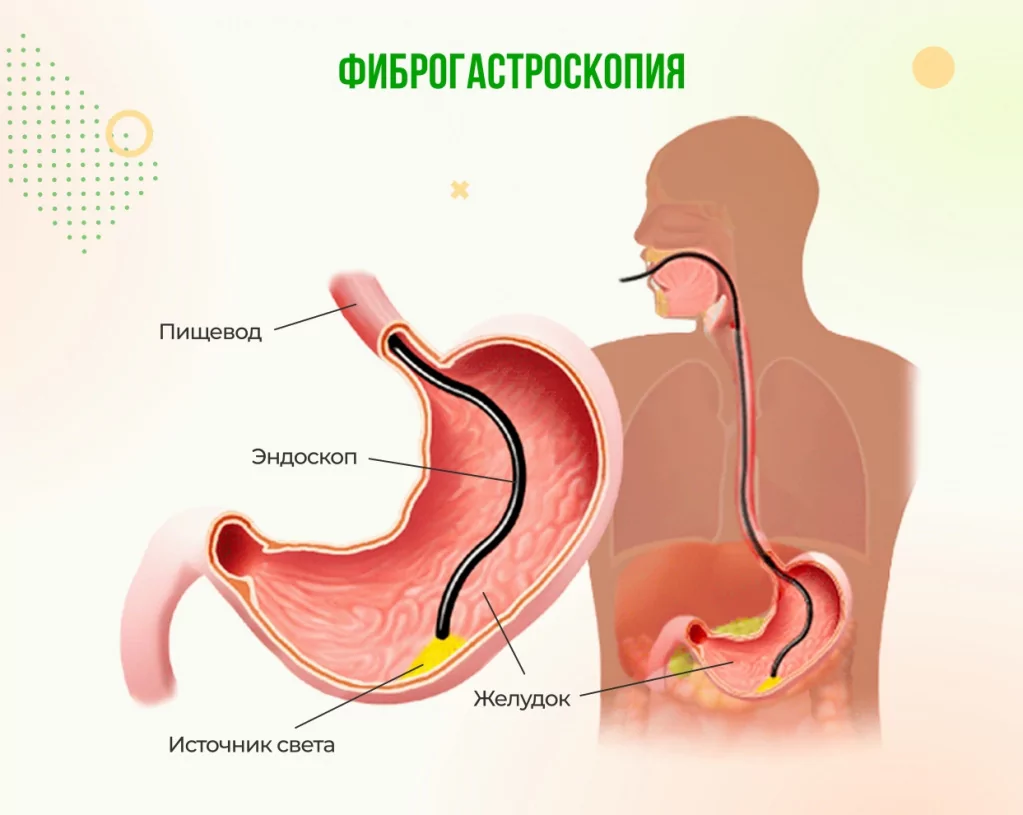
При проведении ЭФГДС с подозрительных участков желудка можно взять биопсию, то есть маленький кусочек слизистой для изучения бактерий. Процедура, как правило, безболезненная, но достаточно неприятная. При ней возникает рвотный рефлекс. Для более комфортного проведения исследования пациенту необходимо максимально расслабиться и постараться спокойно дышать носом. Возможно, проведение ФГДС под седацией, после чего человек просыпается без особенных неприятных ощущений.
Если у пациента с гастритом диагностирована анемия, на основании развернутого общего анализа крови дополнительно определяют средний объем эритроцита (MCV), среднее содержание гемоглобина в эритроците (MCH) и наличие незрелых эритроцитов в крови. Также необходимо определить количество железа в сыворотке крови и ферритин. В случае атрофии в теле желудка необходимо определить концентрацию витамина В12 в сыворотке крови и антитела к париетальным клеткам.
В случае диагностики аутоиммунного гастрита необходимо провести УЗИ щитовидной железы для диагностики аутоиммунного тиреоидита.
Чем лечат гастрит
Перед лечением хронического гастрита пациенту необходимо бросить курить и отказаться от употребления алкоголя. Лечение хронического гастрита, вызванного хеликобактером, заключается в проведении эрадикационной терапии, направленной на уничтожение инфекции. Схема включает в себя антибиотики, ингибиторы протонной помпы и препарат висмута.
Рекомендованная продолжительность лечения составляет 14 дней. Схема лечения подбирается и назначается гастроэнтерологом на очном приеме. Какой именно препарат назначить и какая терапия предпочтительна, конечно же, должен решать врач.
Если появились какие-то тревожные симптомы типа рвоты с примесью крови или черный стул, то срочно нужно обратиться к врачу.
Поскольку инфицирование Helicobacter pylori может приводить к развитию рака желудка, наиболее эффективными мерами перед лечением заболевания являются профилактика и проведение лечения, в том числе у пациентов с бессимптомным течением заболевания.
При лечении гастрита необходимо снять обострение при помощи медикаментозной терапии и соблюдать диету. Для того, чтобы гастрит больше не обострялся, будет достаточно просто придерживаться правильного питания.
Кстати, «диета» в переводе означает «образ жизни». Поэтому необходимо не только соблюдать принципы питания, но и режим дня.
Как снимают обострение хронического гастрита
Диагноз «гастрит» звучит обычно так: хронический гастрит в стадии обострения. Это обострение и необходимо снять в первую очередь. Для этого принято использовать медикаментозную терапию в сочетании с диетой.
Во-первых, пациентам назначают антисекреторные препараты, которые снижают кислотность желудка. В настоящее время используют группу препаратов.
1 группа - антигистаминные. Гистамин вырабатывается во время еды из клеток, выстилающих внутреннюю поверхность желудка. Это те самые клетки, которые вырабатывают соляную кислоту. Когда гистамин соединяется с париетальными клетками, те, в свою очередь, начинают работать активнее и вырабатывать кислоты в два раза больше. Гистаминовые блокаторы блокируют рецепторы и тем самым активность париетальных клеток снижается. Таким образом снижается и общая кислотность.
2 группа препаратов - ингибиторы протонной помпы. Название сложное, механизм действия очень простой. Они блокируют работу париетальных клеток и желудок практически полностью перестает вырабатывать соляную кислоту. Это самая эффективная и мощная антисекреторная группа лекарств.
3 группа медикаментов хорошо подходит для лечения легких и поверхностных гастритов. Это антациды, действие которых направлено на нейтрализацию соляной кислоты. При этом они практически не всасываются.
Необходимо помнить, что перечисленные препараты не лечат заболевание, а только ненадолго облегчают общее состояние и устраняют симптомы.
Ультразвуковое исследование (УЗИ) органов брюшной полости – это метод визуализации внутренних органов с помощь ультразвука. Проводится для первичной диагностики заболеваний, например, если пациент обращается к врачу с болями в животе, нарушениями пищеварения и т.п.
Диета при гастрите
Теперь поговорим о диете. Целью диеты является снижение кислотности желудка на период лечения, а также нормализация перистальтики и прохождения пищи по желудочно-кишечному тракту. Все продукты питания состоят из белков, жиров и углеводов. Именно жиры являются тем продуктом, на переваривание которых желудок вырабатывает больше всего соляной кислоты. А это значит, что диета при гастрите должна быть преимущественно обезжиренной. Из рациона необходимо исключить жирные сорта мяса, жаренную на масле пищу, копчености, консервы. Еду необходимо варить или готовить на пару.
Также усиливают кислотность различные специи, соленья, острая пища. Их тоже необходимо исключить. Кроме этого необходимо питаться дробно, но часто. Больным гастритом любого типа абсолютно противопоказаны шоколад, кофе, газированные напитки, алкоголь. Желательно их исключить из рациона навсегда. Идеальным считается принимать пищу 4-5 раз в день небольшими порциями. При соблюдении этих 2 пунктов желудок начинает восстанавливаться, и через 2-3 недели рацион можно расширять.









Комментарии