Как помочь воспаленному желудку? Что можно и что нельзя при гастрите в период воспаления? Можно ли пить молоко, кефир или сок? Можно ли есть фрукты, сыр, масло? Об этом сегодня в нашей статье.

Гастрит - воспаление слизистой оболочки желудка. Заболевание возникает из-за попадания в организм бактерий Helicobacter pylori (Хеликобактер пилори). В развитии патологии играют роль неправильное питание, злоупотребление вредной едой, регулярные перекусы и стресс.
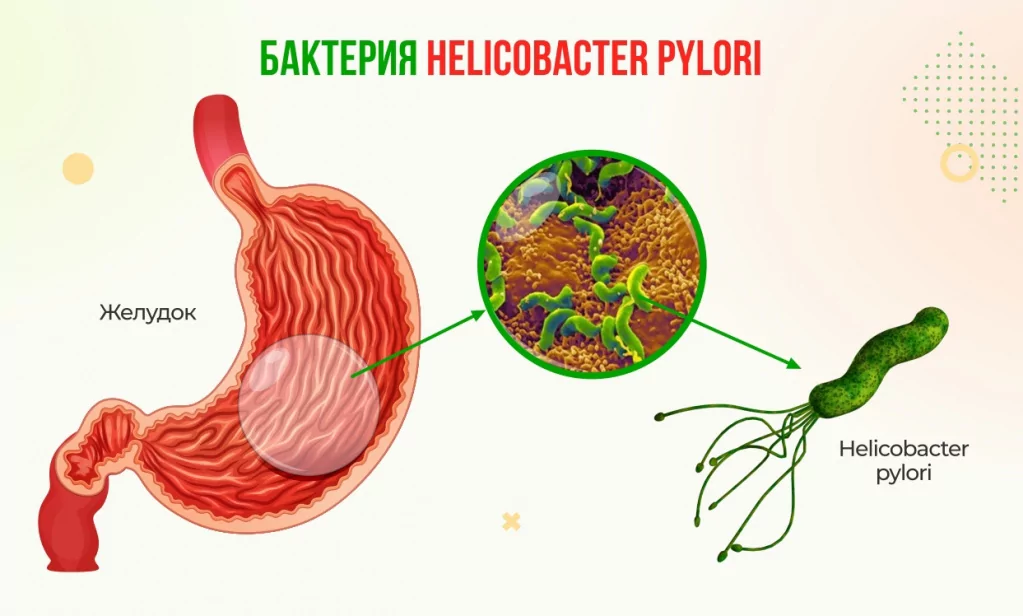
Чем проявляется гастрит
К клиническим проявлениям гастрита относятся:
- Боль распирающего характера в эпигастральной области (в верхней части живота, где расположен желудок).
- Изжога.
- Тяжесть в животе.
- Ощущение вздутия, чувство переполненности желудка (несмотря на то, что пищи принято немного).
- Тошнота, рвота.
- Ухудшение аппетита.
- Могут быть отрыжка, понос, метеоризм.
Симптомы появляются через 20-40 минут после приема пищи, но могут быть и через несколько часов после еды (когда человек голодный).
Когда, помимо гастрита, есть еще дуоденит (воспалительное заболевание 12-перстной кишки), то симптомы могут появляться через 1,5 – 2 часа после еды.
Недавно мы писали отдельную статью о симптомах гастрита.
Основным методом диагностики гастрита является фибригастродуоденоскопия (ФГДС), в народе этот метод известен под названием – «глотание лампочки».
В статье: «Глотать лампочку для желудка (ФГДС): как называется правильно, больно ли?» - мы рассказали, как проводится это исследование, как к нему подготовиться, чтобы было наиболее комфортно его перенести.
Ультразвуковое исследование (УЗИ) само по себе не выявляет гастрит. Однако УЗИ назначают при болях в животе, тошноте, рвоте, поносе, так как эти признаки могут указывать на воспаление не только желудка, но и других органов желудочно-кишечного тракта (желчный пузырь, поджелудочная железа).
Зачем нужна диета при гастрите
Основная задача диеты при гастрите - помочь восстановиться слизистой и приостановить повышенное образование желудочного сока. Поэтому необходимо придерживаться особого рациона, который не раздражает слизистую, способствует скорейшему восстановлению и помогает организму бороться с проблемой.
Принципы питания при гастрите
- Прием пищи должен происходить в одно и то же время.
- Отказаться от перекусов.
- Исключить чтение книг, газет и журналов, просмотр телевизора во время еды.
- Придерживаться режима питания. Есть небольшими порциями 4 - 5 раз в день. Последний прием пищи должен проходить за 3 часа до отхода ко сну.
- Ограничить количество принимаемой пищи за 1 раз. Есть маленькими порциями, чтобы не растягивать желудок и не травмировать слизистую. Размер порции должен быть с ваш кулак.
- Выходить из-за стола с чувством легкого голода, так как переполненный желудок плохо справляется со своими функциями.
- Тщательно пережевывать пищу, избегать спешки, не есть на ходу.
- Соблюдать температурный режим еды. Пища не должна охлаждать или обжигать рот. Холодная еда тормозит пищеварение, а горячая раздражает стенки слизистой. Оптимальная температура еды должна быть 50 - 60 градусов.
- Исключить из рациона алкоголь, кофе, фастфуд и газированные напитки.
- Ограничить количество соли, употреблять в день не более 1 чайной ложки.
- Отказаться в еде от жирного, острого, соленого, маринованного, копченого и жареного.
Классификация гастрита очень обширная. Наиболее часто встречается деление на острый и хронический. Оба вида заболевания предусматривают ограничение в еде. При остром гастрите - временно, в период обострения. Соблюдать диету придется в течение одного месяца. При хроническом - на протяжении всей жизни.
Для того, чтобы облегчить состояние пациента, как можно быстрее снять воспаление и ускорить выздоровление, врач не только назначает лекарственные средства, но и дает рекомендации по рациону и правильно подбирает диету.
Ультразвуковое исследование (УЗИ) органов брюшной полости – это метод визуализации внутренних органов с помощь ультразвука. Проводится для первичной диагностики заболеваний, например, если пациент обращается к врачу с болями в животе, нарушениями пищеварения и т.п.
Как снизить раздражение слизистой оболочки желудка
Чтобы минимизировать раздражение желудка, надо соблюдать три основных правила:
- Избегать в рационе таких продуктов, в состав которых входит грубая клетчатка. Это отруби, орехи, цельнозерновая пшеница, кукуруза, ржаной и пшеничный хлеб. При здоровом питании грубая клетчатка нормализует микрофлору кишечника, повышает иммунитет, позволяет избегать переедания. Но при гастрите грубые волокна вызывают обратную реакцию: газообразование, вздутие, боли в животе и механическое повреждение стенок желудка.
- Ограничить употребление продуктов, стимулирующих выработку желудочного сока. Это алкоголь, газированные напитки, лимонады, магазинные пакетированные соки, апельсины, мандарины, кофе, ржаной хлеб, белокочанная капуста и жирные наваристые мясные бульоны.
- Не есть очень холодную или очень горячую пищу. Еду, имеющую максимально высокую или максимально низкую температуру, необходимо остудить или подогреть до оптимальной температуры. Горячее раздражает пищевод и воспаленные стенки желудка. А холодные продукты перевариваются длительное время.
Диету при остром гастрите назначает врач, исходя из анамнеза, анализов и общего состояния пациента.
Что можно непосредственно в период обострения
При обострении заболевания устанавливаются максимально строгие ограничения. В первый день обострения рекомендуется голодание. Желательно отказаться от пищи на 24 часа и провести сутки, употребляя только негазированную воду или несладкий некрепкий чай.
Во второй день разрешается есть кашу на воде или диетический овощной суп. На третьи сутки допускается введение в рацион картофельного пюре без молока, с небольшим количеством сливочного масла. Можно есть нежирный творог и блюда из него, отварную рыбу, суп-пюре на овощном отваре. Пить отвар шиповника, кисель, слабозаваренный чай. При остром гастрите рекомендуется употреблять протертую до кашеобразного состояния пищу, отварную или приготовленную на пару.
Что можно, когда обострение стихает
После снятия приступов острого гастрита пациентам назначается лечебная диета. В меню уменьшают количество продуктов, стимулирующих выработку желудочного сока и раздражающих воспаленную слизистую оболочку желудка. Ограничивают тяжело перевариваемую пищу.
Разрешаются блюда, приготовленные на пару, отварные или запеченные без корочки. Рекомендуется есть без соли.
В первые дни лечения при обострении гастрита основу меню составляют жидкие, обволакивающие блюда: супы-пюре, кисели, каши.
После улучшения самочувствия больного список разрешенных продуктов увеличивается.
Диета при гастрите должна состоять из простых, легкоусвояемых блюд и обеспечивать потребность организма в необходимых полезных веществах, витаминах и минералах. Не нужно смешивать разные продукты, так как это затрудняет пищеварение.
Необходимо отказаться от кофе, сигарет, алкоголя, а также ряда запрещенных продуктов. При любой форме гастрита запрещаются:
- Ржаной, пшеничный, цельнозерновой свежевыпеченный хлеб.
- Жирное мясо: свинина, говядина, баранина.
- Домашние и магазинные консервы.
- Маринованные, соленые заготовки.
- Свежие кислые фрукты, овощи и ягоды.
- Магазинные фруктовые соки.
- Грибы.
- Приправы, специи и соусы.
- Уксус, горчица, майонез, кетчуп, хрен.
- Жареные и копченые продукты и блюда.
- Шоколад и какао.
Диета разрешает употребление следующих продуктов:
- Нежирные молочные и кисломолочные продукты: молоко, кефир, ряженка, творог и блюда из него.
- Хорошо разваренные каши типа размазня на воде или разбавленном молоке: овсяная, рисовая, гречневая, манная.
- Овощные и молочные протертые супы.
- Сухое печенье, галеты, сухари из пшеничного хлеба.
- Нежирное мясо (курица, индейка, кролик, телятина).
- Зефир, пастила, мёд.
- Запеченные яблоки.
- Вареные или тушеные овощи: кабачок, тыкву, цветную капусту.
- Зелень: петрушка и укроп.
Так как сыр относится к жирным продуктам, то при остром гастрите или при обострении хронического его категорически нельзя. В период ремиссии хронического гастрита (когда одно обострение прошло, а новое еще не началось) сыр неострых сортов не запрещен категорически, однако лучше стараться есть его поменьше.
Отказ от какао и шоколада не только способствует скорейшему выздоровлению, но и избавит вас от пары лишних килограммов.
Когда обострение гастрита совсем прошло, список разрешенных продуктов расширяется, однако ограничения в еде остаются практически такими же.
Диетическое питание приносит большую пользу. Но только в том случае, если оно совмещается с лекарственной терапией, занятиями спортом, профилактическими мероприятиями. Какой диеты придерживаться - может посоветовать только доктор. А пациент, чтобы не стимулировать обострение заболевания, должен отказаться от употребления запрещенных продуктов и тщательно следить за своим здоровьем.










Комментарии