Желчный пузырь – важный орган, участвующий в пищеварении. Где он находится у человека, какое обследование нужно проходить тем, у кого он болит, и у какого врача лечиться – об этом наша статья.

Где находится желчный пузырь
Желчный пузырь – это орган, в который поступает желчь, вырабатываемая печенью. В нем желчь хранится на протяжении некоторого времени, видоизменяется до состояния, необходимого для нормального пищеварения, и затем поступает по общему желчному протоку в двенадцатиперстную кишку.
Желчный пузырь располагается в правой половине живота – в правом подреберье.
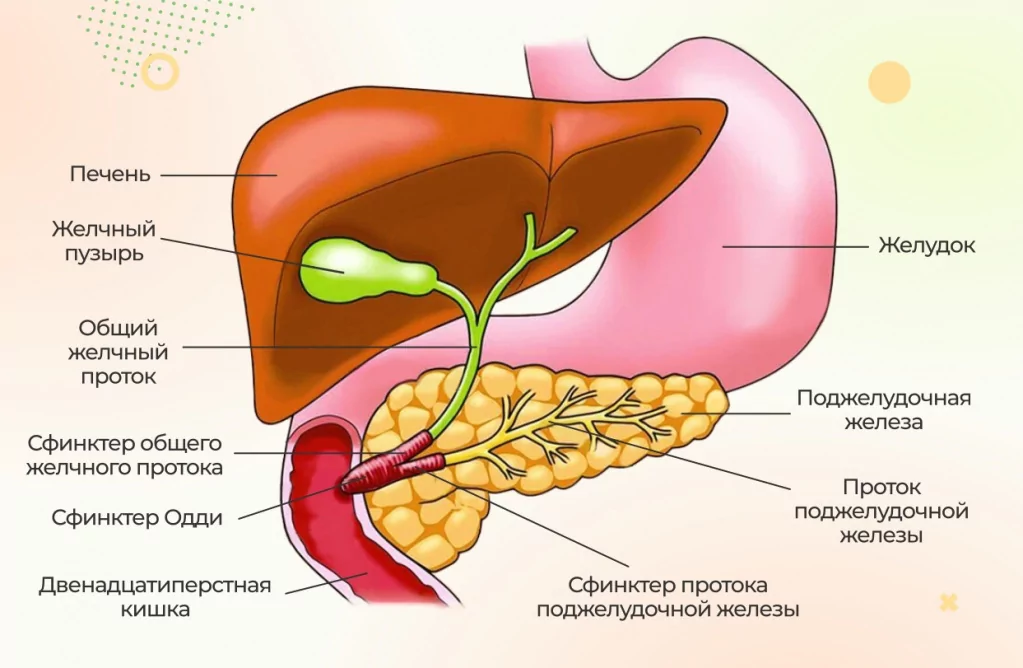
Какой врач лечит желчный пузырь
Врач, который занимается диагностикой и лечением заболеваний пищеварительной системы, в том числе патологии желчного пузыря, называется «гастроэнтеролог».
Однако в процесс диагностики и лечения нередко вовлечены врачи других специальностей.
Если у человека уже установлен диагноз какого-либо заболевания желчного пузыря – например, хронический холецистит, - то амбулаторным наблюдением нередко занимается участковый терапевт или врач общей практики.
Если же у человека подозрение на состояние, требующее операции, - например, перфорация желчного пузыря, - то показаны срочная консультация хирурга и госпитализация.
Что такое холецистит
Одним из наиболее часто встречающихся болезней желчного пузыря является холецистит.
Холецистит - воспалительное заболевание желчного пузыря. В 60 % случаев сопровождается образованием камней в желчном пузыре.
Развивается по ряду причин, среди которых можно выделить следующие:
- бактериальная инфекция;
- застой желчи;
- нарушение обмена веществ;
- несоблюдение режима питания;
- психоэмоциональные расстройства и стресс.
Диагностируется как у детей и подростков, так и у взрослых и пожилых людей. У женщин выявляется в 5 раз чаще, чем у мужчин.
Лечение холецистита зависит от формы болезни. По степени заболевания и характеру воспалительных признаков различают острый и хронический холецистит.
Острый холецистит
Острый холецистит – это острое воспаление желчного пузыря, которое сопровождается воспалительной реакцией в органе или соседних тканях. Проявляется сильной приступообразной болью.
В зависимости от клинических проявлений и происходящих в желудочно-кишечном тракте изменений, острый холецистит бывает следующих видов:
- По причинам и условиям возникновения заболевания:
- калькулезный (камни в желчном пузыре);
- бескаменный (некалькулезный);
- паразитарный (в органе поселяются паразиты).
- По механизму возникновения и развития:
- обтурационный (образующиеся камни перекрывают желчные протоки);
- ферментативный (возникает из-за нарушений работы поджелудочной железы и недостаточной выработке ферментов);
- сосудистый (из-за нарушения кровообращения в пузырной артерии).
- По характеру патологического процесса:
- катаральный. Характеризуется воспалением и отеком слизистой оболочки желчного пузыря.
- флегмонозный. Гнойное воспаление с захватыванием всех отделов пузыря.
- гангренозный. Происходит частичное или полное омертвение тканей желчного пузыря.
- перфоративный. В стенках образуются отверстия, через которые содержимое желчного поступает в брюшную полость.
- По степени тяжести заболевания:
- легкое течение;
- средней тяжести;
- тяжелое течение.
Симптомы острого холецистита
Данное заболевание диагностируется по следующим признакам:
- острая сильная боль под ребрами с правой стороны. Возникает сразу после еды или спустя несколько часов. Может отдавать в область сердца, правое плечо или лопатку;
- субфебрильная температура (37,1 - 38 °С);
- повышенная потливость и озноб;
- тошнота и рвота с желчью;
- пожелтение кожи, белков глаз;
- чувство распирания и вздутие живота;
- болезненность при прощупывании живота справа от 9 - 11 грудных позвонков;
- повышенная чувствительность кожи в поясничной области справа;
- тонус мышц живота;
- боль при лёгком постукивании ребром ладони в направлении снизу вверх в области правого подреберья или правее позвоночника на уровне 9 - 11 грудных позвонков.
Важно помнить, что острый холецистит по всем симптомам очень похож на аппендицит, панкреатит, язвенную болезнь желудка, почечную колику, пиелонефрит и ряд других заболеваний. Поэтому не стоит заниматься самостоятельной диагностикой и самолечением! Обязательно обратитесь к терапевту или гастроэнтерологу.

Диагностика
Предварительный диагноз врач устанавливает на основании жалоб пациента, данных анамнеза, результатов анализов и физикального осмотра. Полное обследование позволяет выявить причины и определить тип холецистита, чтобы правильно подобрать эффективное лечение. Для точной диагностики назначают комплекс исследований: лабораторные, инструментальные, дополнительные.
К обязательным лабораторным исследованиям относят:
- общий анализ крови для определения масштаба и характера воспаления;
- биохимический анализ крови для оценки состояния соседних внутренних органов;
- общий анализ мочи;
- анализ крови на содержание сахара, определение уровня жиров и количество холестерина;
- анализ кала на наличие воспалительных процессов в желудочно-кишечном тракте.
Полученные данные анализов должны расшифровываться только вместе с результатами клинических и инструментальных обследований.
Инструментальная диагностика
- Основным инструментальным методом диагностики является ультразвуковое
исследование (УЗИ) органов брюшной полости. Во время обследования врач оценивает размеры желчного пузыря, состояние стенок и окружающих тканей, наличие или отсутствие камней, проходимость желчных протоков.
При низкой информативности ультразвуковой диагностики проводят компьютерную томографию с контрастированием, которая позволяет досконально изучить желчный пузырь и близлежащие органы, объемы воспалительных и ишемических процессов. Для подтверждения диагноза обычно используют несколько методов инструментального исследования.
УЗИ органов брюшной полости позволяет выявить:
- утолщение стенки желчного пузыря до 3, 5 мм;
- удвоение контура стенки желчного пузыря;
- скопление жидкости в брюшной полости около желчного пузыря;
- воспалительные процессы в слизистой оболочке;
- неоднородные включения в пузыре;
- скопление гноя в органе;
- наличие пузырьков газа в желчном пузыре и протоках.
Точность УЗИ составляет от 23 до 95%. Это связано с разным возрастом и полом пациентов, опытом врачей и различиями в технологии обработки изображений. Чем легче степень тяжести заболевания, тем проще определить наличие включений и характер воспалительного процесса.
- Обзорная рентгенография (РГ). Обладает низкой диагностической ценностью. Позволяет выявить наличие газа в желчевыводящей системе, желчных протоках или желчном пузыре, появляющихся при гангрене и перфорации органа или при активном размножении патогенной флоры.
Исследование проводится также с целью исключения гнойной пневмонии и кишечной непроходимости.
- Компьютерная томография (КТ). Наиболее точный метод, по сравнению с УЗИ и РГ, поскольку дает возможность обследования всей груди и живота. Недостатком является необходимость транспортировки к сканеру, лучевая нагрузка и высокая стоимость исследования.
Такие признаки как омертвление тканей и отслаивание эпителия слизистой ЖП, наличие газа являются проявлениями острого калькулезного холецистита, на практике они встречаются довольно редко.
- Гепатобилиарная сцинтиграфия (HBS). Метод позволяет оценить формирование печеночной желчи, ее выведение и функциональную проходимость протоков. Для этого пациенту вводят радиоактивное вещество (индикатор), содержащее безвредную для организма дозу радиоактивного излучения.
В ходе исследования врач получает визуальные изображения исследуемого органа, благодаря которым можно выявить наличие воспалений в предполагаемой области.
Получение изображений в боковой проекции может быть полезным, если фаза наполнения желчного пузыря вызывает сомнения, если подозревается аномалия развития или нетипичное расположение ЖП.
Накопление радиоизотопа в околопузырном пространстве обычно говорит о гангрене.
Экстравазация изотопа свидетельствует о перфорации ЖП, но выявляется редко при ненарушенном общем желчном протоке.
При наличии воспалений, гнойников и опухолей на снимках выявляются участки, в которых отмечается низкая лучевая активность. При этом могут быть видны нечеткие контуры печени и имеющихся новообразований.
HBS является точным методом диагностики калькулезного холецистита, когда при желчной колике имеют место непроходимость и закупоривание пузырного протока. В случаях острого некалькулезного холецистита функциональная закупорка обычно является непостоянной (то нарастает, то уменьшается) и развивается позже на фоне нарушения кровообращения и омертвения тканей.
Дополнительные методы исследования
- Для исключения язвенной болезни и непроходимости кишечника как возможной причины болевого синдрома, проводится видеогастроскопия (ФЭГДС) с осмотром двенадцатиперстной кишки.
- Магнитно-резонансная томография (МРТ) желчных путей для исключения желчнокаменной болезни и опухолей.
- В редких случаях проводится эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) для исключения желчнокаменной болезни, а также при подозрении на опухолевую природу поражения желчевыводящих путей.
- Электрокардиограмма (ЭКГ) для исключения острого инфаркта миокарда.
В случае отсутствия полного понимания о характере заболевания и результатов инструментальных методов обследования, прибегают к лапароскопической диагностике.
Лечение острого холецистита
Консервативное лечение
Пациентам с желчной коликой и острым холециститом для прерывания приступа боли назначают спазмолитики до момента устранения симптомов или проведения ранней холецистэктомии. Лечение начинают с помощью инфузионной терапии, антибиотиков и спазмолитиков с контролем артериального давления, пульса и частоты мочеиспускания.
После снятия приступа острого воспаления могут назначать витамины, физиотерапевтические процедуры: грязелечение, электрофорез, минеральные ванны.
При консервативном лечении клинические проявления болезни стихают примерно у 50% пациентов. У остальных либо заболевание прогрессирует, либо симптомы воспаления длительно сохраняются, что затягивает сроки выздоровления.
Длительное консервативное лечение при сомнительном эффекте от его проведения существенно осложняет последующее хирургическое лечение. Особую опасность представляет затянувшееся лечение у пациентов на фоне сахарного диабета.
Антибактериальная терапия
Пациентам назначают антибиотики, исходя из полученных данных клинических, лабораторных и инструментальных методов обследования. При этом врачи практикуют индивидуальный подход к каждому пациенту, принимая во внимание сопутствующие заболевания.
Хирургическое лечение
К данному типу лечения рекомендуется прибегать в ранние сроки (до 72 часов) от начала заболевания.
Диетотерапия
Для остановки воспалительного процесса рекомендуется частый прием пищи маленькими порциями. Из меню полностью исключают жареное, острое, жирное, копченое и соленое, а также пиво и прочий алкоголь. Рекомендуется ограничить употребление чая, кофе, фруктов.
При хирургическом лечении пациентам в день после операции рекомендуется голод. В послеоперационном периоде необходимо дробное питание с постепенным увеличением частоты и объёма принимаемой жидкости и пищи.
Ультразвуковое исследование (УЗИ) органов брюшной полости – это метод визуализации внутренних органов с помощь ультразвука. Проводится для первичной диагностики заболеваний, например, если пациент обращается к врачу с болями в животе, нарушениями пищеварения и т.п.
Хронический холецистит
Хронический холецистит – хроническое воспалительное заболевание желчного пузыря. Характеризуется нарушением функций транспортировки и вывода желчи, изменением свойств желчи и частым образованием внутрипузырных камней.
Различают следующие виды хронического холецистита:
- По причинам возникновения и механизму развития болезни:
- бактериальный;
- вирусный;
- паразитарный;
- ферментативный;
- невыясненной этиологии.
- По клиническим формам:
- калькулезный (с камнями в желчном пузыре);
- бескаменный (некалькулезный).
- По типу нарушений основных функций:
- с нарушением сократительной функции желчного пузыря (повышенной или пониженной);
- с нарушением тонуса (повышенный или пониженный) сфинктерного аппарата желчевыводящих путей.
- По характеру течения:
- редко повторяющийся (благоприятного течения);
- часто рецидивирующий (упорного течения);
- постоянного течения;
- маскировочный (атипичного течения).
- По фазам заболевания:
- в фазе обострения;
- в фазе угасающего обострения;
- ремиссия.
- По степени тяжести:
- легкая;
- средней тяжести.
- тяжелая.
Основными причинами развития хронического холецистита являются:
- заражение патогенными микроорганизмами и паразитами желчи и желчного пузыря;
- систематическое нарушение режима питания, прием жирной и острой пищи;
- малоподвижный образ жизни;
- отравление токсичными веществами и алкоголем;
- осложнения перенесенных заболеваний желудочно-кишечного тракта;
- желчекаменная болезнь.
Симптомы и диагностика хронического холецистита
Симптомы хронического холецистита абсолютно схожи с признаками острого. Это резкая или тянущая боль в правом боку, отдающая в правое плечо или лопатку. Тошнота, рвота, отрыжка, горечь во рту. Дискомфорт и чувство тяжести после приема пищи. Обычно признаки проявляются после нарушений диеты, переохлаждений и стрессов.
Для диагностики хронического холецистита применяют:
- Лабораторные исследования.
- общий и биохимический анализ крови;
- общий анализ мочи;
- анализ кала на яйца глист и наличие гельминтов и паразитов;
В отличие от острого холецистита, при хроническом анализ мочи обычно в норме. В крови присутствуют признаки воспаления (высокий уровень лейкоцитов и скорость оседания эритроцитов) и повышенные параметры ферментов печени.
- Инструментальные исследования:
- УЗИ;
- КТ и МРТ;
- холангиография и холецистография;
- гастродуоденальное зондирование.
С целью исключения похожих заболеваний и снятия психоэмоционального перенапряжения назначают консультацию хирурга, онколога и психотерапевта.
Лечение хронического холецистита
Лечение хронического холецистита проводят медикаментозным, немедикаментозным и хирургическим способом.
К медикаментозному лечению относят:
- антибиотикотерапию;
- прием спазмолитиков;
- средства, препятствующие образованию камней;
- препараты, повышающие секрецию желчи;
- противорвотные.
К хирургическим методам относят операцию по удалению желчного пузыря - холецистэктомию. Операция при хроническом холецистите проводится планово, полостным или лапароскопическим способом.
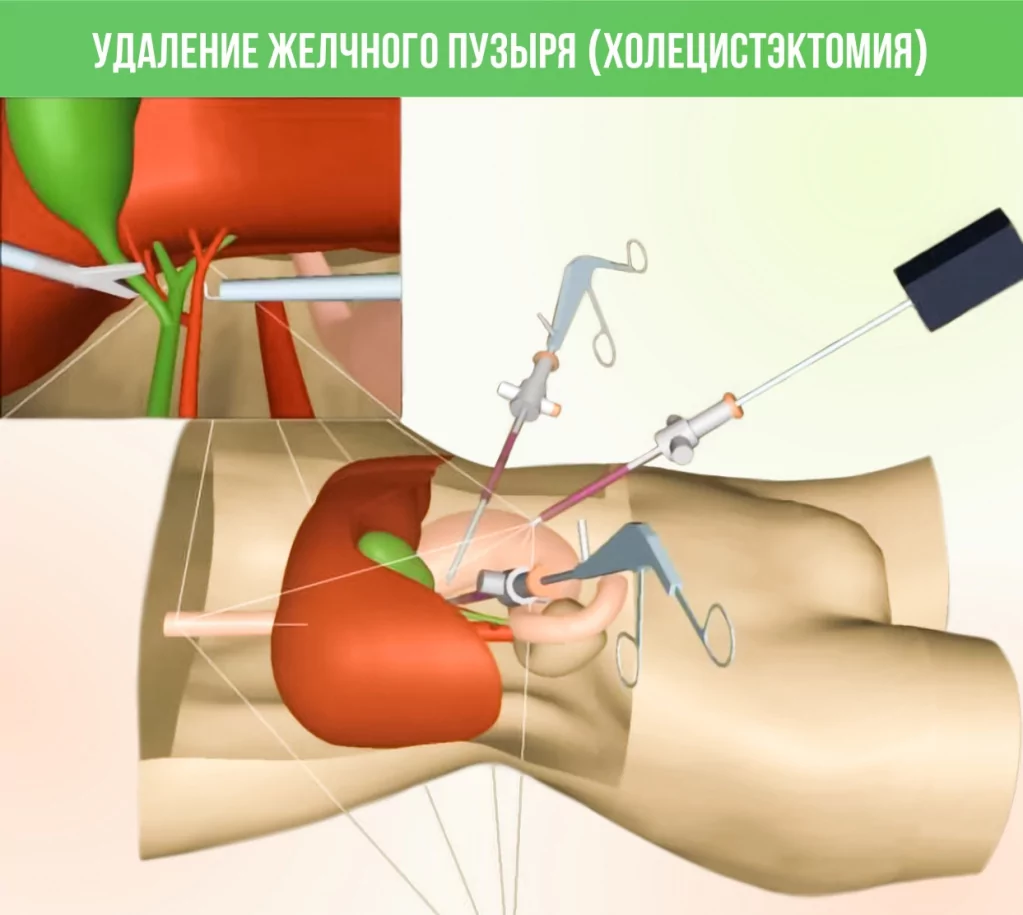
После удаления желчного пузыря надо обязательно соблюдать диету.
При наличии противопоказаний к оперативному вмешательству проводится литотрипсия - дробление камней с помощью экстракорпоральной ударной волны. Однако разрушение камней не ведет к излечению, т. к. довольно часто происходит их повторное образование.
К немедикаментозным методам относят физиотерапию и соблюдение диеты. Физиотерапию (грязевые аппликации, УВЧ, электрофорез) назначают при бескаменной форме заболевания. Дополнительно рекомендуют фитотерапию: употребление травяных отваров и настоев.
Диета для каждого пациента назначается индивидуально. Рекомендуется придерживаться меню диетического стола № 5 или 5А по Певзнеру.
- прием пищи маленькими порциями до 5 - 6 раз в день;
- отварная и приготовленная на пару еда;
- исключение из рациона жареной, жирной, острой, копченой, соленой пищи, кофе, чая, сахара, алкоголя, специй, свежего хлеба и сдобы, яичных желтков, орехов, мороженого;
- обильное питье (1, 5 - 2 л в день);
- замена сырых овощей и фруктов на отварные и сухофрукты.
Не занимайтесь самолечением. Этим вы можете усугубить ситуацию и нанести непоправимый вред здоровью. При наличии симптомов обращайтесь за помощью в медицинское учреждение.
Похожие статьи
По статистике от дисбактериоза страдает около 90% людей на Земном шаре. Мы расскажем, что такое дисбактериоз, когда он развивается, что становится причиной его появления, как его лечить, зачем принимать пробиотики.







Комментарии