
Что такое аритмия?
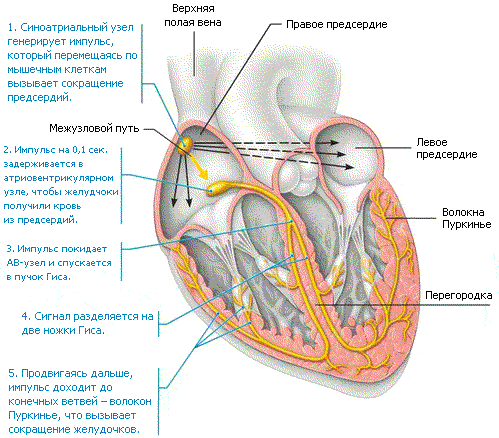
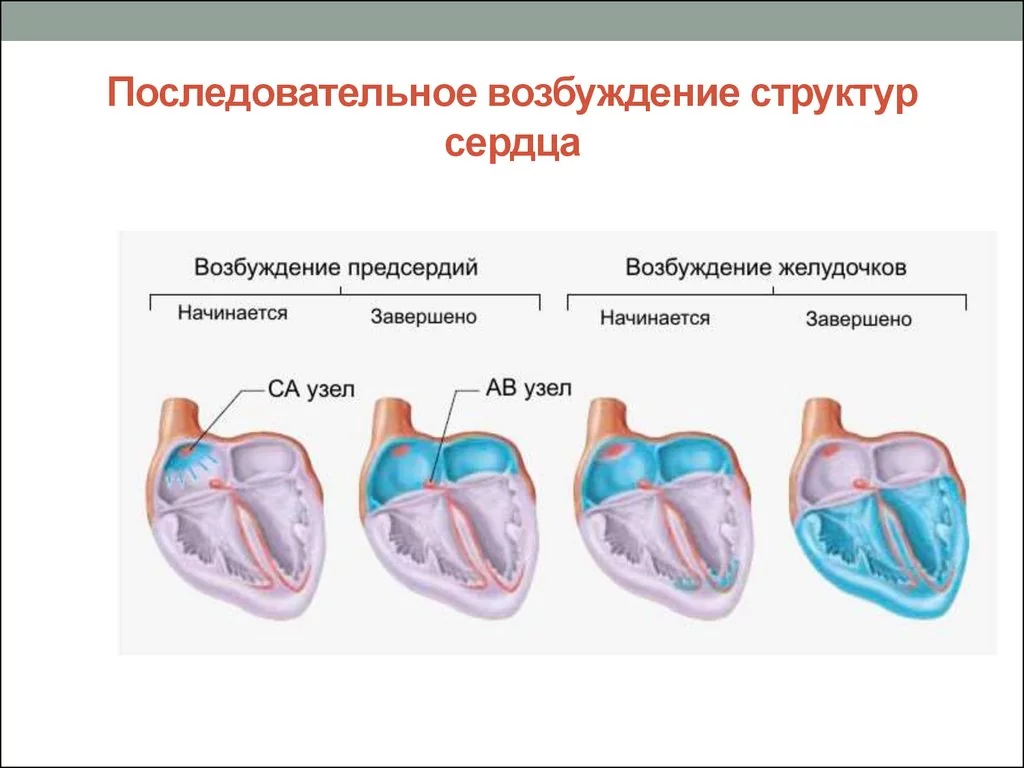
Сердце работает по принципу насоса и обеспечивает непрерывное кровообращение. Это необходимо для доставки крови, обогащенной кислородом и питательными веществами, к каждой клетке организма. В правом предсердии сердца находится синусовый узел (СУ) — «главнокомандующий» сердечного ритма. Синусовый узел генерирует электрические импульсы, под влиянием которых сначала сокращаются правое и левое предсердия, затем — правый и левый желудочки.
Генерировать электрические импульсы могут и другие участки миокарда, однако в здоровом сердце они подавляются работой синусового узла и не нарушают ритм сердца.
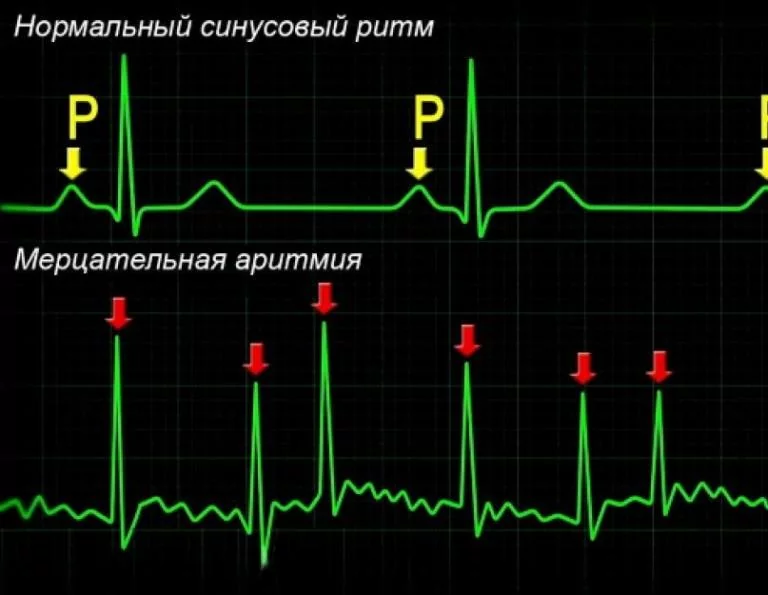
Правильным сердечным ритмом считается синусовый ритм, при котором ЧСС (частота сердечных сокращений) составляет от 60 до 80 уд/мин. Аритмия — это любой сердечный ритм, который отличается от нормального синусового ритма.
Частота сердечных сокращений определяется в состоянии физического и эмоционального покоя, так как при занятии спортом или волнении этот показатель может возрастать. Также нужно отметить, что норма ЧСС — величина относительная и зависит от индивидуальных особенностей человека. Например, учащенный пульс может наблюдаться при беременности, замедленный — у спортсменов.
Виды аритмии
Существует несколько вариантов классификации аритмий. В зависимости от частоты сердечных сокращений выделяют:
- тахикардии (ЧСС превышает 90 уд/мин);
- брадикардии (ЧСС менее 60 уд/мин).
Основная классификация аритмий основана на том, какое физиологическое свойство миокарда нарушено — автоматизм, возбудимость, проводимость.
- Нарушение автоматизма миокарда.
Автоматизм — это способность сердца ритмично сокращаться без внешних раздражений под влиянием импульсов, возникающих в нем самом.
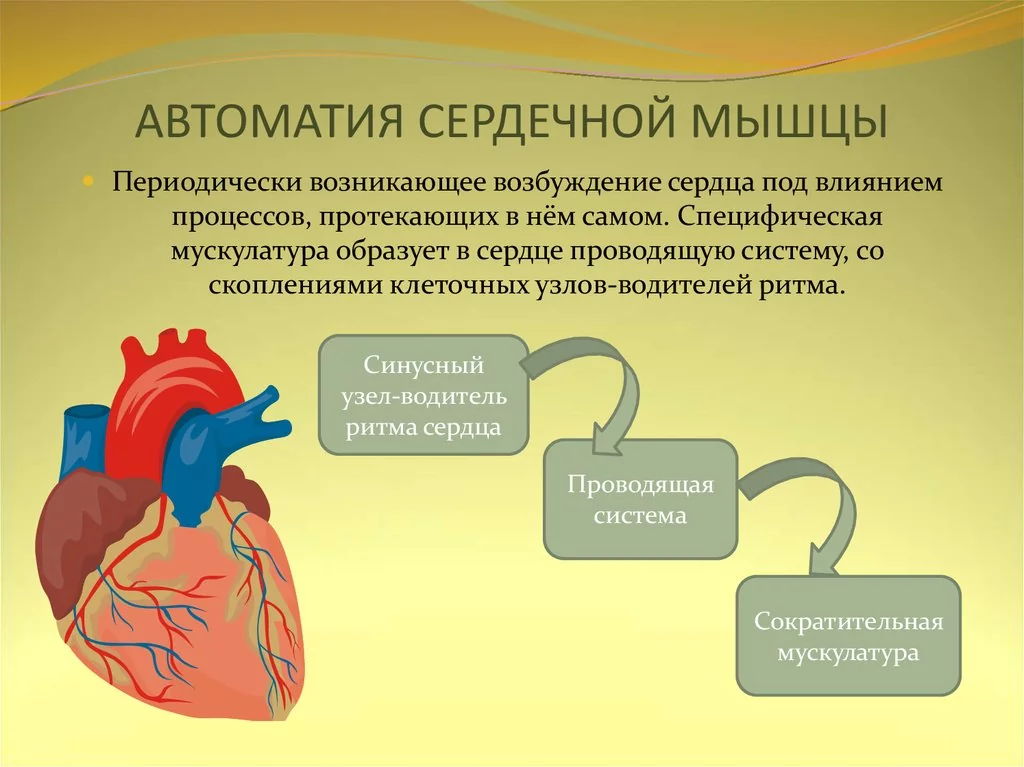
Аритмии, при которых автоматизм сердца нарушен и водителем сердечного ритма выступает синусовый узел, называются «номотопные». Например, к таким аритмиям относятся синусовая тахикардия, синусовая брадикардия, синдром синусового узла. Нередко номотопные аритмии диагностируются у абсолютно здоровых людей и являются физиологическими.
Аритмии, при которых автоматизм сердца нарушен и водитель сердечного ритма находится вне синусового узла, называются «эктопические» или «гетеротопные». При эктопических аритмиях центр автоматизма перемещается в нижележащие от СУ отделы с образованием аномальных ритмов. К эктопическим аритмиям относятся:
- атриовентрикулярный ритм — водителем ритма выступает АВ-узел (атриовентрикулярный узел);
- миграция наджелудочкового водителя ритма — постепенное смещение водителя ритма от синусового узла к АВ-узлу;
- идиовентрикулярный ритм — желудочковый ритм.
- Нарушение возбудимости сердца.
Возбудимость сердца — это способность миокарда возбуждаться под влиянием внешних воздействий.
К аритмиям, при которых нарушается возбудимость сердца, относятся:
- экстрасистолии — появление внеочередных сокращений всего сердца либо его отдельных камер. В зависимости от локализации экстрасистолии бывают синусовые, предсердные, узловые, желудочковые;
- пароксизмальные тахикардии — нарушения сердечного ритма, для которых характерны приступы сердцебиения с ЧСС 140-220 уд/мин. Наиболее распространенной формой этого вида аритмий является предсердная. Реже встречаются атриовентрикулярная и желудочковая пароксизмальные тахикардии.
- Нарушение проводимости сердца.
Проводимость — это способность сердца проводить электрические импульсы от места их возникновения до сократительной части миокарда. При нарушении проводимости сердца могут возникать различные блокады:
- СА-блокады — нарушение проводимости миокарда между синусовым узлом и предсердием;
- межпредсердные блокады — медленное прохождение импульсов между предсердиями;
- АВ-блокады — аритмии, при которых замедляется передача импульсов из предсердий в желудочки;
- внутрижелудочковые блокады — нарушение проводимости пучка Гиса.
Также к аритмиям, при которых нарушается проводимость сердца, относится синдром Вольфа-Паркинсона-Уайта — врожденная патология сердца, характеризующаяся наличием дополнительных проводящих путей, что приводит к преждевременному возбуждению желудочков.
- Смешанные аритмии.
При смешанных аритмиях нарушается несколько физиологических свойств сердца. Например, к таким аритмиям относятся эктопические ритмы с блокадой выхода, атриовентрикулярные диссоциации. Одна их самых распространенных смешанных аритмий — мерцательная аритмия, при которой наблюдается хаотическая электрическая активность предсердий с частотой импульсов 350-700 ударов в минуту.
Причины нарушения сердечного ритма
Как правило, аритмия — это не основная патология, а следствие других заболеваний. Причинами нарушения сердечного ритма могут быть:
- синдром апноэ сна — расстройство дыхательной системы, которое сопровождается временными остановками дыхания в ночное время с последующим выбросом адреналина и увеличением частоты сердечных сокращений;
- артериальная гипертензия — синдром повышения артериального давления;
- ишемическая болезнь сердца — несоответствие между потребностью миокарда в кислороде и его доставкой;
- сердечная недостаточность — ослабление насосной функции сердца;
- врожденные и приобретенные пороки сердца.
- кардиомиопатии — патологии миокарда, связанных с его механической или электрической дисфункцией;
- миокардит — воспаление сердечной мышцы;
- операции на миокарде;
- перенесенный инфаркт;
- гипертиреоз — гиперфункция щитовидной железы;
- заболевания легких;
- сахарный диабет;
- инфекции.
Существуют аритмии, в основе которых лежат генетические патологии. Например, аритмию может вызывать врожденный синдром длинного интервала QT, который приводит к желудочковой тахикардии.
К факторам риска возникновения аритмии относятся:
- гиподинамия или, наоборот, избыточные физические нагрузки;
- ожирение;
- курение, злоупотребление алкоголем;
- хроническое недосыпание;
- гормональные изменения в организме. Например, у женщин аритмия часто диагностируется после начала климакса;
- бесконтрольный прием лекарственных препаратов, оказывающих аритмогенное действие.

Как проявляется аритмия?
Аритмия может сопровождаться следующими симптомами:
- ощущение перебоев в работе сердца;
- чувство кувырка, толчка в сердце;
- ускоренное сердцебиение;
- удушье;
- головокружение;
- общая слабость, быстрая утомляемость;
- непереносимость физических нагрузок.
Наиболее тяжелые проявления аритмии — предобморочные состояния и потеря сознания, которые чаще всего связаны с очень высокой ЧСС (более 200 уд/мин).
Кроме этого, встречаются «немые» аритмии, которые протекают бессимптомно. Они обычно диагностируются при проведении электрокардиографии.
Как проводится диагностика аритмии?
Основным и самым простым методом диагностики аритмии является ЭКГ в 12 отведениях (электрокардиография покоя).
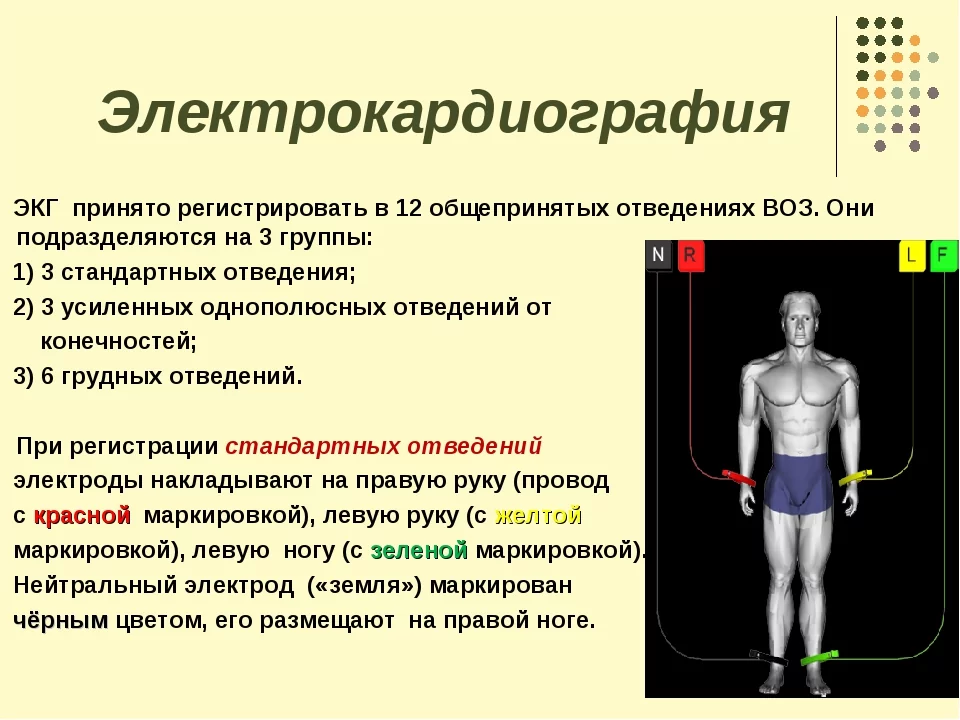
Кроме этого, для выявления нарушений сердечного ритма применяются:
- электрокардиография с физической нагрузкой (например, на беговой дорожке);
- суточное мониторирование ЭКГ — непрерывная регистрация электрокардиограммы на протяжении суток и более;
- эхокардиография — ультразвуковой метод исследования, направленный на выявление морфологических и функциональных изменений сердца;
- чреспищеводная электростимуляция (ЧПЭС). Во время обследования специальный электрод вводится в просвет пищевода и размещается в непосредственной близи от предсердий. Далее выполняется электростимуляция сердца в определенном режиме, которая ведет к физиологической тахикардии. Таким образом удается быстро и точно обнаружить источник аритмии.
Как лечится аритмия сердца?
Существует несколько методов лечения аритмии:
- медикаментозная терапия. Пациенту могут быть назначены как препараты, обладающие антиаритмическими свойствами, так и лекарственные средства, не влияющие прямым образом на электрофизиологические свойства миокарда. Вторые получили название upstream-терапии. В нее входят ингибиторы АПФ, антагонисты рецепторов ангиотензина II, статины, кортикостероиды, полиненасыщенные жирные кислоты и другие лекарственные средства. Upstream-терапия направлена на ликвидацию причин, которые приводят к аритмии: воспалительных процессов, высокого АД, ремоделирования миокарда;
- имплантация кардиостимулятора — медицинского прибора, воздействующего на сердечный ритм. Чаще всего кардиостимулятор применяется при медленном сердечном ритме и АВ-блокаде;
- радиочастотная абляция сердца (РЧА) — оперативное вмешательство, во время которого с помощью электрода выполняется разрушение очага патологического возбуждения миокарда или участков аномального проведения импульса.
Возможные осложнения и прогноз
В первую очередь, прогноз течения заболевания зависит от вида аритмии. Если нарушение ритма не связано с органическим поражением сердца, то оно может не наносить особого вреда здоровью. Например, к таким аритмиям относятся наджелудочковые экстрасистолии.
Однако есть и очень опасные виды аритмий. Один из них — мерцательная аритмия, которая может вызывать инфаркт миокарда, сердечную недостаточность.
Меры профилактики
Основное правило профилактики аритмии — регулярное посещение кардиолога и своевременное обследование, ведь основные причины нарушения ритма — сердечные патологии.
Кроме этого, к мерам профилактики относятся:
- активный образ жизни;
- отказ от алкоголя и курения;
- грамотное применение лекарственных средств;
- сбалансированное питание, которое позволяет избежать лишнего веса;
- регулярное измерение артериального давления.
Похожие статьи
Материал поможет ответить на многие важные вопросы: для чего нужно контролировать уровень липопротеидов в крови, чем так важен холестерин, что делать, если результат анализа огорчил? Также вы найдёте нормальные значения холестерина и перечень продуктов для сбалансированного питания.
По каким симптомам можно определить экстрасистолию? Как проводится диагностика и лечение заболевания? Каков прогноз для пациентов с экстрасистолией? Рассмотрим эти вопросы подробно.
Давайте вместе разберемся, как COVID-19 влияет на сердечно-сосудистую систему, и при каких симптомах нужно срочно обратиться к кардиологу
Сердце человека — это 4-камерный орган, состоящий из двух желудочков и двух предсердий. Проводящая система сердца состоит из синусового узла (СУ), расположенного в верхней части правого предсердия, миокарда предсердий, атриовентрикулярного (АВ) узла, пучка Гиса и его ветвей, волокон Пуркинье и миокарда желудочков. В СУ генерируются импульсы, которые последовательно возбуждают миокард предсердий и желудочков, заставляют сердце сокращаться. Скорость проведения импульсов контролируется вегетативной нервной системой.
Такое заболевание как атеросклероз хорошо известно «в народе», но мало кто задумывается об его последствиях. А между тем ишемическая болезнь сердца, инфаркт миокарда, инсульт — все это осложнения атеросклероза. Одним из лабораторных методов исследования, позволяющих выявить заболевание, является биохимический анализ крови на липидный профиль или липидограмма крови.
Кому показан анализ? В чем заключается подготовка к липидограмме? Как расшифровать результаты липидного профиля? Читайте об этом в нашей статье.
Ежегодно в России диагностируется около 5–20 тысяч острого коронарного синдрома — состояния, при котором развивается или уже развился инфаркт миокарда. Исход инфаркта миокарда во многом зависит от правильных действий пациента и окружающих. Успешно оказанная первая помощь значительно снижает риск тяжелых осложнений и летального исхода.
Варикоз, коронавирус, курение, к сожалению, приводят к образованию тромбов. По статистике, в мире регистрируется 10 миллионов случаев тромбоэмболии в год. Осложнения варикозного расширения вен могут быть критичными. Рассмотрим причины возникновения варикозной болезни, симптомы варикоза и проанализируем современные методы лечения этого заболевания.











Комментарии