Сбой в работе щитовидной железы у взрослых женщин и мужчин приводит к нарушениям работы всего организма. В таких случаях врач-эндокринолог назначает обследование – сдать кровь на гормоны. В зависимости от результатов анализа, в медицинской карте пишут: «эутиреоз», «гипотиреоз» или «тиреотоксикоз». Что это такое – читайте в нашей статье.

Количество пациентов с заболеваниями щитовидной железы ежегодно растет. Щитовидная железа (ЩЖ) выполняет очень важную роль в работе всего организма. Этот маленький орган внутренней секреции отвечает за взаимодействие систем и органов человека и контролирует все обменные процессы.
ЩЖ вырабатывает 3 жизненно важных гормона - тироксин, трийодтиронин и кальцитонин. Эти гормоны участвуют в основном обмене веществ - белка, витаминов, кальция и фосфора, - определяют температуру тела, влияют на работу сердца и сосудов, на образование костной ткани и нормальное прохождение импульсов по нервным волокнам.
В отдельной статье: «Гормоны щитовидной железы: какие анализы нужно сдавать?» - мы рассказывали подробнее о роли каждого гормона и о том, как по уровню их содержания в крови определить, здоров ли человек.
Щитовидная железа управляет деятельностью сердца и поджелудочной железы, регулирует состояние волос, ногтей и кожи, влияет на выработку половых гормонов, работу органов пищеварения и активность нервной системы, способности иммунитета.
Работа ЩЖ зависит от следующих причин:
- Количества поступающего йода.
- Возраста и пола (чаще проблемы возникают у женщин и лиц старше 50 лет).
- Генетической предрасположенности к патологии щитовидной железы.
- Уровня радиационного излучения.
- Наличия частых стрессов, волнений, переживаний.
- Воздействия некоторых медикаментозных препаратов (амиодарон, фуросемид).
- Курения, употребления алкоголя, наркотиков.
- Частых инфекционных заболеваний, особенно вирусных.
Нарушения в работе ЩЖ могут быть следствием воспаления тканей железы и причиной формирования узлов и опухолей. На фоне переохлаждения, инфекций и перечисленных выше причин могут развиваться болезни щитовидной железы, которые принято классифицировать по ряду критериев.
- По функциональному состоянию. Различают заболевания, протекающие:
- на фоне повышенной функции – гипертиреоз;
- на фоне пониженной функции – гипотиреоз;
- при нормальной работе железы – эутиреоз.
- По причинам возникновения и условиям развития болезни:
- заболевания, связанные с дефицитом йода;
- болезни, связанные с нарушением работы иммунной системы организма;
- доброкачественные и злокачественные опухоли;
- воспалительные и инфекционные заболевания (вирусные, грибковые, бактериальные);
- поражения щитовидной железы и/или гипофиза;
- связанные с врожденными заболеваниями и аномалиями развития.
- По форме, размерам и проявлениям зоба:
- эндемический (образованный из-за недостатка йода) 0, I, II степени;
- спорадический (увеличение ЩЗ по причине генетических или приобретенных заболеваний, связанных с нарушением функции железы);
- диффузный, узловой, многоузловой, смешанный;
- эутиреоидный, гипертиреоидный, гипотиреоидный.
К наиболее часто назначаемым методам обследования ЩЖ относятся определение уровня гормонов в крови и УЗИ щитовидной железы.
Когда измеряют уровень гормонов, связанных с работой ЩЖ, то возможен один из трех результатов: эутиреоз, гипотиреоз и тиреотоксикоз.
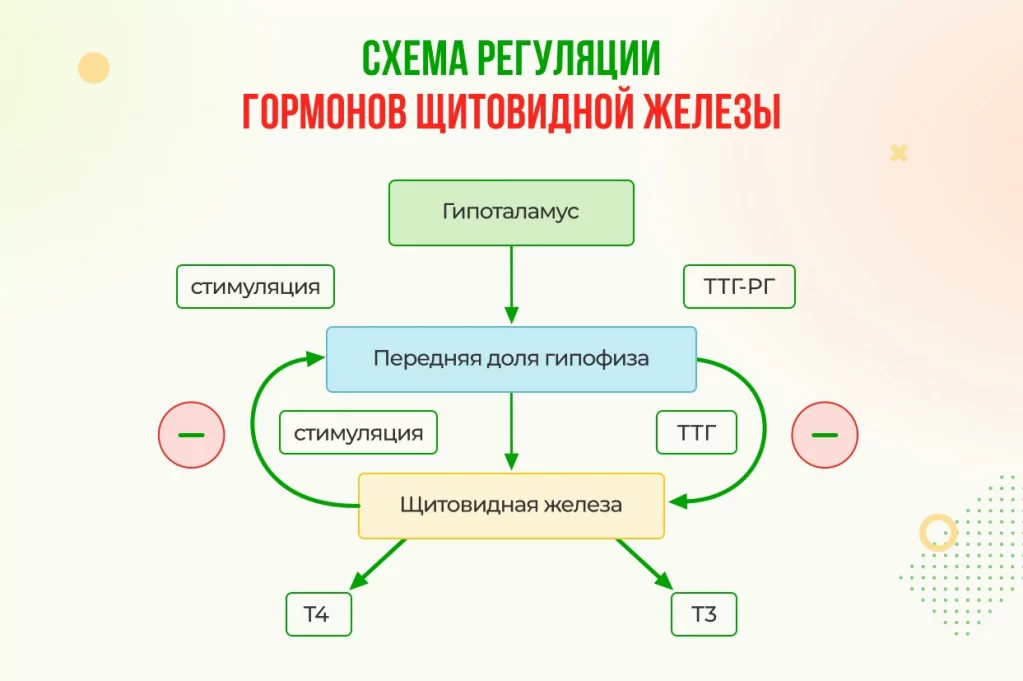
Большинство патологий ЩЖ протекает на фоне эутиреоза – то есть при нормальной функции щитовидной железы, которую отражают нормальные уровни тиреотропного гормона (ТТГ) и тиреоидных гормонов (тироксина Т4 и трийодтиронина – Т3).
При снижении уровня гормонов у человека формируется состояние, которое называют гипотиреозом. В случае избытка гормонов, наоборот, наступает гипертиреоз или тиреотоксикоз. Кроме этих заболеваний распространенными нарушениями работы щитовидной железы являются зоб и тиреоидит. Все они, как правило, начинаются по одной причине – щитовидной железе не хватает йода.
Эутиреоз
Эутиреоз – это функциональное состояние, при котором щитовидная железа вырабатывает нормальное количество тиреоидных гормонов (Т3, Т4), а уровень тиреотропного гормона (ТТГ) гипофиза в норме. Это состояние не имеет выраженной клинической картины. В результатах анализов на ТТГ, Т3, Т4 не наблюдается никаких отклонений.
Однако этот термин не является синонимом понятия «здоровая щитовидная железа». Ряд заболеваний ЩЖ протекает без отклонений в уровне гормонов – например, эутиреоидный зоб (увеличение ЩЖ с нормальной функцией железы, возникающее из-за дефицита йода).
Гипотиреоз
Гипотиреоз — клинический синдром, обусловленный длительным стойким дефицитом тиреоидных гормонов ЩЖ в организме или снижением их биологического эффекта на тканевом уровне.
Когда уровень гормонов щитовидной железы Т3 и Т4 снижается, а ТТГ, наоборот, повышается, это состояние называется первичным гипотиреозом – снижением функции щитовидной железы.
Патогенетически, в соответствии с уровнем поражения гипоталамо-гипофизарно-тиреоидной системы, выделяют:
- первичный гипотиреоз (врожденный и приобретенный), связанный с деструктивными процессами в щитовидной железе. Он обусловлен отсутствием ЩЖ или врожденным нарушением синтеза ее гормонов;
- вторичный гипотиреоз, связанный с дефицитом и недостаточной выработкой гипофизарного ТТГ;
- третичный гипотиреоз, связанный с дефицитом гипоталамического ТРГ. Он возникает при поражении гипоталамуса и снижении выработки тиреолиберина.
Кроме того, выделяют периферический, или внетиреоидный гипотиреоз, связанный с резистентностью или низкой чувствительностью клеточных и тканевых рецепторов к тиреоидным гормонам.
В клинической практике используют клинико-лабораторную классификацию гипотиреоза по степени тяжести:
- субклинический: концентрация ТТГ повышена, Т4 в норме, клинических признаков нет;
- манифестный: концентрация ТТГ повышена, Т4 — снижена, есть клинические признаки;
- осложненный: концентрация ТТГ повышена, Т4 — снижена, есть клинические признаки и осложнения (кретинизм, сердечная недостаточность, выпот в серозных полостях, гипотиреоидная кома).
Из всего многообразия форм в клинической практике наиболее часто встречается первичный приобретенный гипотиреоз.
Клиническая картина обусловлена недостаточностью тиреоидных гормонов. При этом развиваются нарушения в работе различных органов и систем организма. Симптомы зависят от выраженности и длительности дефицита гормонов, от возраста пациента и сопутствующих заболеваний.
Важными особенностями гипотиреоза являются индивидуальность его клинических проявлений и отсутствие специфических симптомов, небольшое количество жалоб пациентов (тяжесть состояния обычно не соответствует жалобам).
В клинической картине выделяют ряд симптомов:
- Апатия, сонливость, снижение памяти, заторможенность, сниженная работоспособность, депрессия, отсутствие сил и энергии.
- Зябкость и плохая переносимость холода.
- Повышение массы тела при сниженном аппетите.
- Боли в мышцах.
- Отеки лица и конечностей, одутловатое лицо, опухшие глаза, припухлость вокруг глаз, большие губы и язык с отпечатками зубов.
- Выпадение волос, ломкость и расслоение ногтей, волосы тусклые и ломкие, сухость кожи.
- Понижение температуры тела.
- Недостаток или переизбыток в плазме крови липопротеинов.
- Затруднение носового дыхания, нарушения слуха, охрипший голос.
- Воспаление серозных оболочек нескольких полостей тела (плевры, перикарда, брюшины).
- Общая и мышечная слабость, тугоподвижность мышц, судороги и боли в них, псевдогипертрофия мышц, которая может сочетаться с остеоартрозом.
- Синдром поражения сердечно-сосудистой системы (нарушения ритма и проводимости, снижение ударного объема, ЧСС, сократимости миокарда, гипертрофия миокарда).
- Синдром поражения пищеварительной системы (гепатомегалия, дискинезия желчевыводящих путей с камнеобразованием, атрофия слизистой желудка и кишечника, запоры, снижение аппетита, тошнота и рвота).
- Анемический синдром (гипохромная анемия).
- Нарушение менструального цикла, снижение либидо, бесплодие.
Диагностика первичного гипотиреоза основывается на определении в сыворотке крови концентраций ТТГ и свободного Т3 и Т4. Для выявления вторичного и третичного гипотиреоза используется проба с тиреолиберином.
Лечение гипотиреоза заключается в заместительной терапии синтетическими гормональными препаратами. Для качественного подбора лечения необходимо учитывать 3 параметра. Первый – результаты анализов, второй – общее самочувствие пациента (сила, энергия, эмоциональный фон, скорость мышления) и третий – масса тела человека.
Дозировка определяется возрастом, массой тела, характером сопутствующих заболеваний и контролируется показателями концентрации ТТГ.
Когда ТТГ не соответствует возрастным критериям (например, в молодом возрасте ТТГ выше середины референсных значений) и при этом есть симптомы замедленного энергообмена и легкого субклинического гипотиреоза, гормональные средства терапии можно не вводить. В таком случае гипотиреоз лечится при помощи приема аминокислот, протеиновых комплексов, витаминов и микроэлементов, которые повышают функцию ЩЖ (цинк, йод, селен, витамин D, железо). Допускается проводить лечение с помощью поведенческих методов коррекции щитовидки. Это режим дня, качественный сон, правильное питание.
Если же у пациента тяжелый гипотиреоз, то есть, выраженное снижение функции ЩЖ, когда железа вырабатывает крайне мало гормонов, когда у человека пожилой или старческий возраст, его ресурсов уже не хватает для восстановления, то необходимо ввести гормонально заместительную терапию. Пациенту необходимо принимать либо препараты L-тироксина: Тироксин, Эутирокс, либо препараты активного гормона трийодтиронина. Самое главное при этом - правильно подобрать дозу гормона.
Если доза гормонов щитовидной железы подобрано верно, то у пациента восстанавливается энергообмен, появляется много сил и энергии. Человек легко просыпаемся по утрам, повышается либидо, легко снижается вес, улучшается память и скорость мышления. Если же гормональная терапия подобрана неверно, то у пациента либо сохранятся симптомы гипотиреоза (слабость, сонливость, избыточный вес) либо появятся симптомы передозировки (перевозбуждение, падение веса, агрессивность) Правильно подобрать дозу витаминов, микроэлементов и гормонов может только доктор по результатам анализов.
Тиреотоксикоз
Тиреотоксикоз – это клинический синдром, обусловленный усиленной работой ЩЖ, он связан с повышенной выработкой тиреоидных гормонов и их разрушающим действием в организме. В данном случае речь идет о патологическом гипертиреозе. Гипертиреоз - повышение функции щитовидной железы. Оно может быть как физиологическим (у здорового человека), так и патологическим (при болезни). Типичным примером состояния, при котором происходит у здорового человека повышение функции щитовидной железы, является беременность.
Симптомами тиреотоксикоза являются следующие признаки:
- Увеличение и выпячивание глаз, чувство, что «глаза выскочат».
- Наличие диффузного или узлового зоба.
- Тремор или дрожь конечностей, особенно пальцев и кистей, и всего тела.
- Сердцебиение (тахикардия). В спокойном состоянии сердце колотится и стучит особенно сильно.
- Чувство жара и плохая переносимость жары.
- Резкое снижение веса при усиленном аппетите.
- Повышенная нервозность, вспыльчивость и перевозбуждение нервной системы, плаксивость, эмоциональные всплески.
Для диагностики тиреотоксикоза необходимо сдать анализ крови на гормоны ТТГ и свободный Т3, Т4. Если уровень ТТГ будет ниже или около 0, а уровень Т3 и Т4 повышен, то у вас гипертиреоз.
Для лечения тиреотоксикоза используют консервативные и оперативные методы. При консервативном лечении необходимо принимать препараты, снижающие активность щитовидной железы и блокирующие выработку тироксина в течение года. После правильно проведенного лечения проводится терапия радиоактивным йодом.
При бесперспективном лечении, загрудинном расположения зоба, диффузных и узловых формах зоба с компрессионным синдромом, отказе пациента от радиоактивной йодотерапии проводится тиреоидэктомия – удаление щитовидной железы.

- Прием у врача-эндокринолога
- Исследование уровня тиреотропного гормона ТТГ
- Исследование уровня глюкозы в крови
- Взятие крови из периферической вены









Комментарии