
Содержание
1. Cердечная недостаточность2. Причины хронической сердечной недостаточности (ХСН)
3. Симптомы ХСН
4. Диагностика ХСН
5. Лечение ХСН
6. Медикаментозное лечение ХСН
7. Хирургическое лечение ХСН
8. Рекомендации и реабилитация при ХСН
В организме сердце выполняет, казалось бы, простую, но крайне важную функцию — неустанно из года в год, не зная отдыха, перекачивает кровь по всему телу, к каждому органу, наполняя их кислородом и множеством питательных веществ. Таким образом поддерживается наша жизнь.
Когда сердце ослабевает, то развивается хроническая сердечная недостаточность (ХСН).
Так что же это такое – сердечная недостаточность?
Сердечная недостаточность — синдром, вызванный снижением способности сердца перекачивать кровь. Он сопровождается типичным симптомокомплексом в виде:
- одышки;
- учащенного сердцебиения;
- отеков на ногах;
- снижения толерантности к физическим нагрузкам.
Понятие «хроническая» сердечная недостаточность подразумевает стойкий и необратимый характер нарушения сердечной функции с постепенным прогрессированием этого синдрома.
Каковы же причины формирования хронической сердечной недостаточности?
Причин, влияющих на развитие сердечной недостаточности, множество. Страдают от этой патологии люди разных полов и возрастов.
Разберемся подробнее.
- Гипертоническая болезнь — одна из самых популярных причин развития сердечной недостаточности, особенно при условии отсутствия контроля артериального давления. Как известно, артериальная гипертензия поражает органы-мишени, среди которых и сердце.

- Ишемическая болезнь сердца — еще одна (не менее важная) причина формирования снижения сердечной функции. Как правило, связана с атеросклерозом коронарных артерий (сосудов сердца).
- Врожденные и приобретенные пороки сердца.
- Стойкие неконтролируемые нарушения ритма и проводимости сердца.
- Метаболические нарушения, ассоциированные с повышенной нагрузкой на сердце (заболевания щитовидной железы, сепсис, болезнь Педжета, бесконтрольное избыточное потребление анаболических стероидных препаратов у спортсменов и другие).
- Кардиомиопатии различной этиологии, в том числе на фоне химиотерапии у онкобольных.
- Некоторые наследственные заболевания нервной системы, ассоциированные с развитием кардиомиопатии (мышечная дистрофия Дюшена/Беккера, мышечная дистрофия Эмери-Дрейфусса и другие).
Симптомы ХСН
Симптомы зависят от степени тяжести хронической сердечной недостаточности, а также длительности течения.
Типичные проявления:
- Одышка при физической нагрузке и в покое (в тяжелой стадии).
- Снижение, вплоть до полного отсутствия, переносимости физических нагрузок.
- Отеки нижних конечностей (как правило, стопы, лодыжки).
- Ортопноэ (усиление одышки в лежачем положении и облегчение в положении сидя).
- Периодический сухой кашель.
- Учащенный ритм сердца.
- Увеличение размеров печени.
Диагностика ХСН
Помимо характерных жалоб и внешних клинических признаков, специфическим лабораторным маркером для хронической сердечной недостаточности является так называемый NT-proBNP (мозговой натрийуретичексий пептид). Повышение его уровня в сыворотке крови подтверждает диагноз. Он усиленно вырабатывается в левом желудочке сердца в ответ на его избыточную нагрузку и перерастяжение. Также его исследуют в ходе лечения для оценки эффективности проводимой терапии.
Дополнительно при хронической сердечной недостаточности проводятся такие такая диагностика:
- Лабораторные исследования
- Общий анализ крови — не является специфическим. Изменения могут быть в виде повышения СОЭ, снижения гемоглобина. Но в целом, как правило, показатели без отклонений.
- Биохимический анализ крови — важное дополнительное исследование. При это оцениваются показатели работы почек (креатинин с расчетом скорости клубочковой фильтрации), общий белок и альбумин, глюкоза с гликированным гемоглобином для исключения сахарного диабета, электролитный баланс (натрий, калий), ферритин для оценки насыщенности крови железом. Также исследуются гамма-ГТП, щелочная фосфатаза, аспартатаминотрасфераза, аланинаминотрансфераза.
Обязательно оценивают липидный профиль (общий холестерин, ЛПНП, ЛПВП, триглицериды).

- Общий анализ мочи для исключения осложнений со стороны почек, а также дифференциальной диагностики отеков почечного происхождения (как правило, важным показателем является наличие белка в моче)
- Инструментальные исследования.
- ЭКГ для оценки ритма и проводимости сердца, а также признаков перенесенного инфаркта миокарда и некоторых других показателей отклонений в работе сердца.
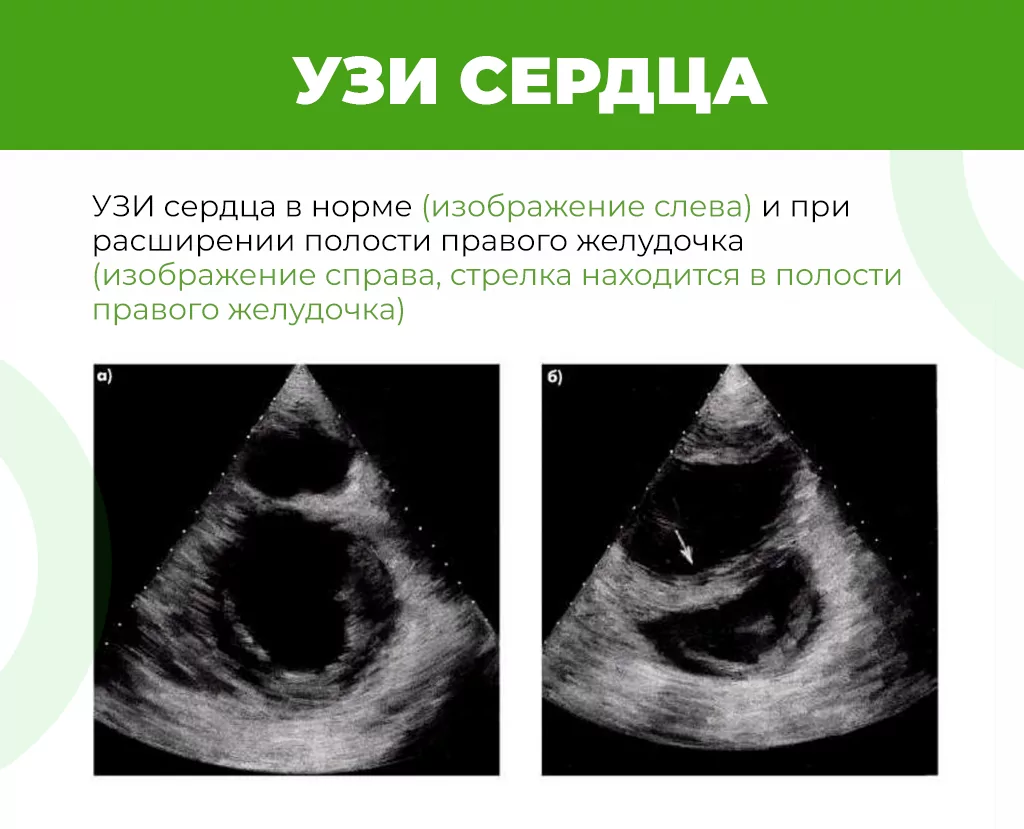
- ЭХО-КГ (УЗИ сердца) для оценки структурной и функциональной составляющей сердца — исключение врожденных пороков, анализ толщины и размеров камер сердца. Врач изучает, есть ли изменения клапанов сердца, зоны акинезии и гипокинезии, определяет такой показатель эффективности работы сердца как фракция выброса, которая при ХСН может быть снижена. Также рассчитывается давление в легочных артериях.
- Рентгенография органов грудной клетки для оценки положения сердца и размеров сердца (для этого рассчитывается так называемый кардиоторокальный индекс), а также возможной легочной патологии.
- Нагрузочные пробы (тредмил-тест и другие) — используются для исследования работы сердца в условиях дополнительной физической нагрузки.
- Коронарография — рентгеноконтрастное исследование сосудов сердца, рекомендуется пациентам с сердечной недостаточностью на фоне ишемической болезни сердца.
- Компьютерная томография и магнитно-резонансная томография сердца проводятся дополнительно пациентам с ишемической болезнью сердца, а также пациентам с некоторыми врожденными пороками сердца (аномальное отхождение левой коронарной артерии и другие), кардиомиопатиями для более детального исследования сердца и оценки жизнеспособности сердечной мышцы.
Лечение ХСН
Вылечить хроническую сердечную недостаточность, как и любое другое хроническое заболевание, невозможно. Но реально поддержать работу сердца, а также предотвратить развитие осложнений и усугубление заболевания — для этого потребуется постоянный прием лекарственных препаратов.
Основными задачами во время терапии ХСН являются ослабление или полное устранение симптомов ХСН, а также улучшение прогноза, повышение физической активности и качества жизни пациента.
Показателями эффективности лечебных мероприятий служат снижение уровня NT-proBNP в сыворотке крови, а также уменьшение количества госпитализаций и смертности пациентов, связанных с ХСН.
Какие для этого существуют современные рекомендации, разберемся далее.
Медикаментозное лечение ХСН
Основными и широко применяемыми группами препаратов для лечения хронической сердечной недостаточности являются:
- бета-адреноблокаторы;
- ингибиторы АПФ;
- антагонисты рецепторов ангиотензина II;
- диуретики (а именно — антагонисты альдостерона и другие группы мочегонных препаратов).
При имеющихся у пациента нарушениях ритма сердца назначаются специфические антиаритмические препараты, а при их неэффективности проводится хирургическое лечение методом радиочастотной абляции очага аритмии.
Также в большинстве случаев (при имеющейся у пациента ишемической болезни сердца, перенесенном инфаркте миокарда, искусственных клапанах сердца) для профилактики рисков тромбоэмболии рекомендуются различные кроверазжижающие препараты (новые оральные антикоагулянты, антиагреганты).
Пациентам с повышенным уровнем общего холестерина назначаются статины. Эти препараты способны эффективно снижать уровень холестерина в крови и профилактировать таким образом риски сердечно-сосудистых осложнений.
Подбор конкретных препаратов и комбинаций с дозировками осуществляются исключительно индивидуально с врачом, с учетом всех сопутствующих заболеваний, а также имеющихся у пациента факторов риска. Категорически не рекомендуется заниматься самолечением, а также самостоятельно без консультации врача отменять назначенные препараты.
Хирургическое лечение ХСН
- Реваскуляризация (коронарное шунтирование).
Рекомендована пациентам с ХСН на фоне ишемической болезни сердца при отсутствии эффекта от лекарственной терапии.
- Имплантация кардиовертера-дефибриллятора.
Показана пациентам с жизнеугрожающими нарушениями ритма сердца.
- Имплантация кардиостимулятора.
Проводится пациентам с тяжелыми нарушениями проводимости сердца, приводящими к потере сознания.
- Трансплантация сердца.
В редких случаях, чаще всего у пациентов с врожденной кардиомиопатией (чаще всего дилатационной), с крайне тяжелой сердечной недостаточностью может потребоваться имплантация сердца от другого человека.
- Имплантация искусственного сердца (система HeartMate).
Этот метод вспомогательного кровообращения и поддержания левого желудочка сердца используется как альтернатива трансплантации сердца у пациентов с тяжелой сердечной недостаточностью при противопоказании к ней либо в качестве временного сердца перед трансплантацией.
Также этот вид лечения применим у пациентов с вероятно обратимой кардиомиопатией с высоким потенциалом на обратное ремоделирование миокарда и восстановление его функций.
Дополнительные рекомендации и реабилитация при ХСН
Пациентам с хронической сердечной недостаточностью рекомендованы посильные физические аэробные нагрузки. Больным ХСН 4 функционального класса может быть назначен комплекс дыхательных упражнений.
Также всем без исключения рекомендованы:
- отказ от курения, алкоголя;
- контроль и нормализация массы тела;
- соблюдение диеты (ограничение употребления поваренной соли, жирной жареной пищи, мучных сдобных изделий и т.п.);

- самоконтроль артериального давления;
- соблюдение рекомендаций по назначенным препаратом и своевременный их прием без пропусков.
|
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
|
Получить консультацию
|
Похожие статьи
Что такое ИБС? При каких симптомах нужно срочно обратиться к кардиологу? Как проводится диагностика и лечение заболевания? Читайте об это в нашей статье!
По каким симптомам можно определить экстрасистолию? Как проводится диагностика и лечение заболевания? Каков прогноз для пациентов с экстрасистолией? Рассмотрим эти вопросы подробно.
Давайте вместе разберемся, как COVID-19 влияет на сердечно-сосудистую систему, и при каких симптомах нужно срочно обратиться к кардиологу











Комментарии