Анализ эякулята используется для установления фертильности мужчины, выявления заболеваний половой системы или их последствий. Какой результат считается хорошим, можно ли сдать спермограмму с помощью жены - читайте в нашей статье.

Когда и кому назначают исследование
Спермограмму назначает уролог в следующих ситуациях:
- Пара не может зачать ребёнка на протяжении периода более одного года при регулярных сексуальных отношениях без контрацептивов.
В зачатии принимают участие двое – мужчина и женщина. Во многих случаях причина отсутствия беременности – это неспособность сперматозоидов оплодотворить яйцеклетку.
- Планирование беременности заранее.
Ответственных пар всё больше, многие предпочитают подготовиться, чтобы не терять время на напрасные попытки (в случае наличия отклонений или заболеваний). Спермограмма сразу даёт верное направление поиска проблем у мужчины.
- Обследование перед процедурой ЭКО или других вспомогательных репродуктивных технологий.
- Желание мужчины стать донором спермы или заморозить свои половые клетки.
- Перенесённые травмы, заболевания, операции половых органов.
- Расстройства гормональной системы
- Процедура вазэктомии.
В этом случае анализ делают спустя три месяца после операции, чтобы убедиться в её эффективности.
- Синдром Клайнфельтера.
Наследственное заболевание, при котором мужчина имеет одну дополнительную женскую хромосому. Диагностируется ещё в детстве. В зрелом возрасте спермограмма нужна для исключения или подтверждения бесплодия.
Первое исследование сперматозоидов под микроскопом было проведено врачом Энтони ван Левенгуком в 1677 году. Он выяснил, что у некоторых мужчин подвижность сперматозоидов снижена или они неподвижны вовсе. Сделал первые подробные зарисовки мужских половых клеток.
Микроскопы совершенствовались, их возможности увеличивать изображение улучшались. Но только в 1929 году появились методики качественного анализа спермы. Всемирная организация здравоохранения постоянно проводит клинические исследования и пересматривает нормы для спермограммы.
В 2010 году были установлены нормальные значения, актуальные на сегодняшний день.
Спермограмма считается удовлетворительной, если показатели не выходят за рамки ВОЗ 2010 года, указанные на бланке, а в заключении написано: нормозооспермия.
Что такое спермограмма простыми словами
Спермограмма – это микроскопическое исследование эякулята. Базовый анализ, который помогает определить направления дальнейшей диагностики. Данные исследования известны уже через 2-5 часов. Однако скорость выдачи результата не означает, что анализ простой. Он выполняется строго по нормам ВОЗ, а морфология сперматозоидов определяется только по критериям Крюгера.
Морфология – исследование строения подвижных клеток. Даже подвижный жизнеспособный сперматозоид не может оплодотворить яйцеклетку, если имеет отклонения в строении. Длина и форма хвоста определяют траекторию его движения, расположение акросомы отвечает за растворение оболочки яйцеклетки, а в шейке содержатся митохондрии, создающие необходимую для движения энергию и т. д.
Основные показатели
Оцениваются физические и химические свойства полученной спермы, строение сперматозоидов, их характеристики:
- Данные эякулята – объём, кислотность, вязкость, цвет, количество слизи, запах.
- Количество сперматозоидов и их подвижность, соотношение подвижных и неподвижных.
- Наличие или отсутствие следов воспаления – число лейкоцитов и наличие эритроцитов.
- Строение клеток, количество патологических и незрелых.

Показатели нормы
Макроскопические:
- объем эякулята более 1,5 мл;
- период разжижения до 20-60 минут;
- вязкость до 2 см;
- цвет светло-серый, почти белый;
- кислотность от 7,2 до 7,8. Если pH больше 8, то есть вероятность инфекции, если pH меньше 7, то в образец попала моча или заблокирован семенной проток ;
- запах специфический.
Микроскопические:
- концентрация сперматозоидов более 15 млн/мл;
- количество сперматозоидов более 39 млн;
- жизнеспособность более 58%;
- общая подвижность (PR+NP) более 40%;
- количество прогрессивно-подвижных половых клеток (PR): не менее 32%
- сперматозоидов нормальной морфологии(*) (по Крюгеру) более 4%;
- концентрация лейкоцитов до 1 млн/мл.
(*)
Если доля сперматозоидов нормального строения составляет меньше 4%, то беременность возможна только с помощью ИКСИ (интрацитоплазматической инъекции сперматозоида в цитоплазму яйцеклетки).
Что анализирует врач, получив результаты анализа пациента
- Сперма очень вязкая, не разжижается или процесс разжижения чересчур долгий.
Необходимо убедиться, что нет воспаления предстательной железы.
- Объём эякулята менее 1мл.
Говорит о возможных эндокринных нарушениях, недостатке андрогенов, проблемах с семявыводящими протоками или проблемах с яичками.
- Агглютинация – склеивание сперматозоидов друг с другом. Снижает вероятность оплодотворения, т.к. они теряют подвижность.
Причина – нарушение структуры самих клеток из-за сбоев иммунной системы.
- Агрегация – склеивание нормальных по строению и подвижности сперматозоидов с другими клетками: отмершими частицами эпителия, макрофагами, слизью.
Требует обследования на воспаление или инфекции.
- Лейкоциты в количестве более 106/мл.
Показатель возможного воспаления какого-либо отдела мочеполовой системы.
- Появление в эякуляте незрелых половых клеток.
Требует исключения патологии яичек.
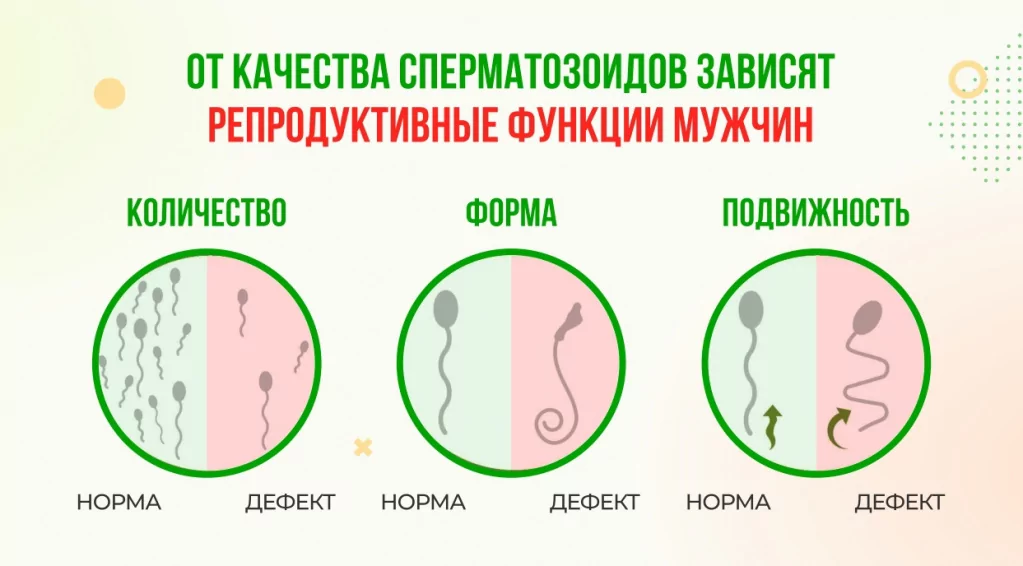
Термины описания результатов
Итоговое описание качественных и количественных данных спермограммы:
- Нормозооспермия – все показатели в пределах нормы.
- Аспермия – отсутствие эякулята (или ретроградная эякуляция).
- Астенозооспермия – снижено количество прогрессивно-подвижных сперматозоидов.
- Олигозооспермия – общее количество сперматозоидов мало.
- Криптозооспермия – сперматозоиды можно обнаружить только в полученном с помощью центрифуги осадке.
- Азооспермия – полное отсутствие сперматозоидов в эякуляте.
- Тератозооспермия – основная доля сперматозоидов имеет морфологические отклонения, клеток с нормальной структурой меньше нормы. (**)
(**)
Тератозооспермия диагностируется, когда доля качественных по своему строению клеток составляет менее 20%. Для наступления естественной беременности в сперме должно присутствовать от 40 до 60% сперматозоидов идеального строения.
Если концентрация морфологически нормальных половых клеток от 4 до 40 процентов, пациенту предлагается рассмотреть возможность репродуктивных технологий.
Все отклонения от нормы и изменения врач сопоставляет с другими исследованиями, сравнивает с показателями предыдущей спермограммы, если она проводилась. И только потом делает выводы, назначает лечение или другие обследования в случае необходимости.
Важно
Правильная расшифровка спермограммы возможна, когда получены необходимые данные. После сравнения результатов и динамики в случае отклонений или подозрений на них уролог назначит дополнительные обследования и анализы:
- Проверка гормонального фона.
Качество спермы может быть снижено из-за эндокринных и гормональных нарушений в организме.
- MAR-тест.
Определяет наличие сперматозоидов, покрытых антиспермальными антителами. Подвижность не теряется, но оплодотворить яйцеклетку они не могут.
- HBA-тест.
Проверяет способность сперматозоидов взаимодействовать с гилауроновой кислотой. Чем она выше, тем более качественный и здоровый сперматозоид. Как правило, анализ назначается при подготовке к искусственному оплодотворению.
- Уровень фрагментации ДНК сперматозоидов.
В норме не должен превышать 15%. Подсчитывается после цитометрического анализа всей популяции сперматозоидов в полученном эякуляте.
- Тест на ретроградную эякуляцию.
Проверяется эякулят, если он присутствует, и мочу.
В норме во время оргазма сфинктер мочевого пузыря сокращается и сперма выбрасывается через урерту наружу. При ретроградной эякуляции сфинктер не срабатывает, и сперма забрасывается в мочевой пузырь.
- Инструментальные исследования.
Только потом врач поставит диагноз, даст рекомендации и назначит лечение. Иногда для выбора направления коррекции качества спермы достаточно только спермограммы.
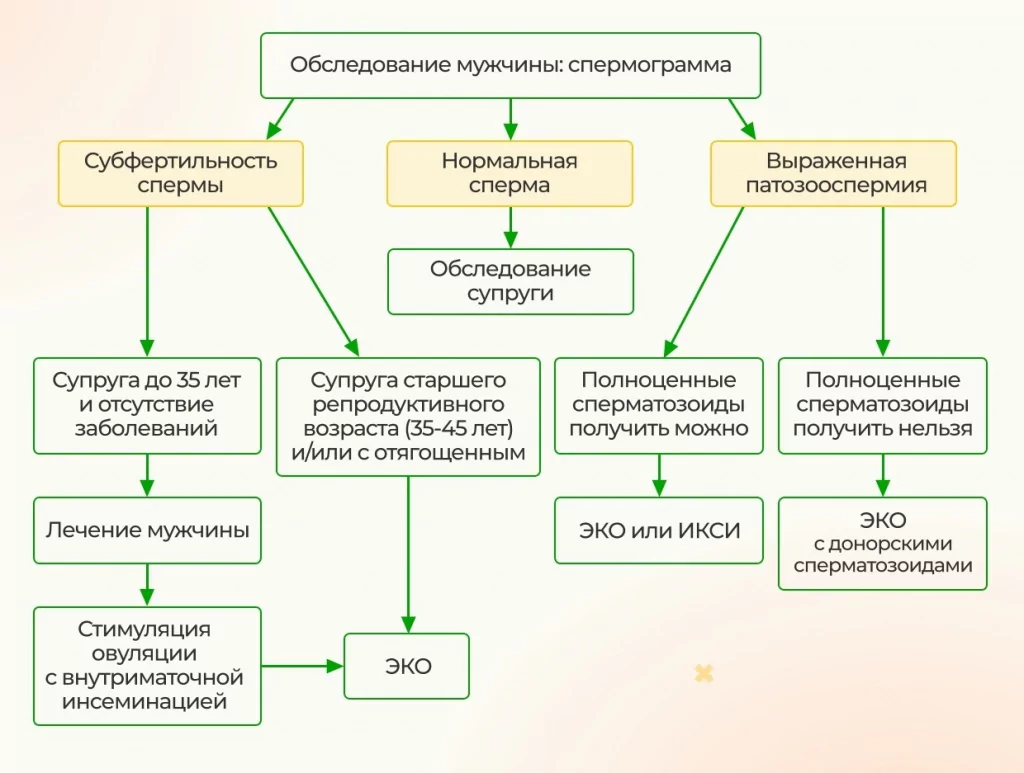
Повторное исследование.
При плохой спермограмме анализ сдается повторно. Обычно процедура проводится не менее чем через 21 день с момента предыдущей. При наличии у врача сомнений исследование может быть повторено еще один раз. За достоверный результат принимается самый хороший.
Подготовка и проведение
Хотя спермограмма не подразумевает никаких химических исследований и сложных манипуляций, она очень информативна. Чтобы результат был достоверный, требуется несложная, но очень строгая подготовка.
Половое воздержание 3-5 дней, отказ от алкоголя и курения, от подогрева сидений автомобиля, приёма тепловых процедур. Перерыв в применении лекарственных препаратов кроме жизненно необходимых.
Надо делать перерыв 21 день, если мужчина принимал антибиотики.
Необходимо перенести анализ на 3-4 дня, если пациент проходил массаж простаты.
Сбор эякулята проводится после гигиенических процедур методом мастурбации с последующим сбором материала в стерильный сосуд с широким горлышком.
Эякулят необходимо собрать полностью. Допускается проведение процедуры дома, если контейнер со спермой будет доставлен в лабораторию в течение часа при температуре, близкой к температуре тела человека, без тряски.
Можно ли сдать спермограмму с помощью жены
Нет, с помощью жены сдавать биоматерал нельзя. Прерванный половой акт не годится, т.к. теряется часть эякулята, а собранная жидкость будет содержать женскую микрофлору. При сдаче биоматериала в домашних условиях постарайтесь выбрать время, когда домочадцы отсутствуют.
Презервативы не используйте. При их производстве используются вещества, уменьшающие подвижность сперматозоидов.
Ранее мы в отдельной статье подробно писали о правилах сдачи спермограммы
Как улучшить показатели
В процессе обследования можно обнаружить заболевания других органов и систем организма. Например, ухудшить качество спермы могут:
- Эндокринные нарушения – недоразвитие половых желез, сахарный диабет, дисфункция щитовидной железы и надпочечников, нарушение гипоталамо-гипофизарной регуляции.
- Генетические нарушения – наследственные факторы.
- Действие токсинов – алкоголя, никотина, стероидов, антибиотиков, психотропных средств.
- Болезни мочеполовой системы – травмы, орхит, варикоцеле, простатит, крипторхизм.
- Повышенная температура тела – простудные и вирусные инфекции, даже если они перенесены за 1-3 недели до обследования.
После лечения или стабилизации состояния спермограмма может улучшиться.
Даже у здоровых мужчин могут быть отклонения от нормы в спермограмме. Подвижность сперматозоидов и их количество снижается при действии факторов:
- Ношение тесной одежды и нижнего белья.
- Хронические стрессы.
- Недостаткок витаминов и аминокислот.
- Малоподвижный образ жизни.
- Использование смазок и иных агрессивных веществ во время полового акта.
- Воздействие ионизирующего излучения, электромагнитных волн и др.
Показатели спермограммы – ещё не диагноз. Иногда достаточно изменить образ жизни в сторону более спокойного, привести в норму вес, умеренно заниматься спортом, регулярно – сексом; отказаться от вредных привычек.
Поможет и прием препаратов, которые назначены врачом – витамины, биологические стимуляторы аминокислоты.
Полезно включать в рацион бананы, помидоры, авокадо, гранаты, спаржу, тыквенные семечки, яблоки. Предпочесть не мясо, а рыбу и морепродукты.
Но главное – меньше стресса, берегите себя и своё здоровье, в том числе эмоциональное.
Ультразвуковое исследование (УЗИ) органов брюшной полости – это метод визуализации внутренних органов с помощь ультразвука. Проводится для первичной диагностики заболеваний, например, если пациент обращается к врачу с болями в животе, нарушениями пищеварения и т.п.








Комментарии